DISFUNCTIA TERMOREGLARII
Temperatura corpului depinde de echilibrul dintre productia de caldura si pierderea de caldura. La sanatosi acest echilibru produce in medie o temperatura de 36,6 +/- 0,38 grade Celsius.
Caldura generata provine de la metabolismul alimentelor: lipide, proteine si carbohidrati. Viscerele ofera 56% din caldura, iar in timpul exercitiului pana la 95% poate fi generat de muschi. Pierderea de caldura se face prin:
Radiatie
Conductie
Convectie
Evaporare.
Sistemul termoreglator are 3 componente:
receptori - calea aferenta
centrul integrator - de control - hipotalamusul
organe - sistem efector - calea eferenta
Adultii regleaza schimburile de caldura cu mediul prin:
Ajustari vasomotorii cutanate
Transpiratie
Frison care e reglat central prin hipotalamus si periferic prin temperatura pielii.
Normotermia este intre 36-37,5 grade. Exista variatii diurne ale temperaturii, cea mai scazuta temperatura e dimineata in somn, si cea mai crescuta e seara devreme.
Temperatura externa se masoara axil ar, sublingual, cutanat.
Temperatura centrala reflecta temperatura organelor bine vascularizate: creier, inima, rinichi, plamani.
Hipotermia ste considerata hipotermie orice stare clinica cu o temperatura centrala sub grade. Hipotermia usoara de grade are avantaje in
ischemia si hipoxia cerebrala reduce rata metabolica cerebrala cu pentru fiecare grad de temperatura scazuta
hipertemia maligna reduce posibilitatea declansarii episodului de hipertermie maligna
infectiile plagilor afectand direct functia imuna. Dezavantajele hipotermiei sunt:
in pierderile sanguine care cresc cu unitati pentru fiecare grad de temperatura centrala scazut
Coagularea este afectata
Scade metabolismul medicamentos durata de actiune a vecuroniului e dubla la grade fata de grade. MAC-ul halotanului e scazut cu pentru grad de temperatura scazut.
Disconfortul pacientului se traduce prin frison care:
Este o posibila cauza de ischemie miocardica
Exacerbeaza durerea postoperatorie
Creste consumul de O2 cu mai mult de
Mecanisme de conservare a caldurii.
Hipotermia declanseaza un raspuns eferent pentru a mentine temperatura centrala prin cresterea productiei de caldura. Termogeneza poate fi cu/tara producere de frison. Temperatura centrala se mentine si prin scaderea pierderilor de caldura, adica prin vasoconstrictie periferica. Vasoconstrictia cutanata este primul si cel mai consistent raspuns termoreglator la hipotermie, reducand pierderile de caldura ale organismului cu 25-50%.
Daca pierderea de caldura continua, apare frisonul pentru a creste productia de caldura.
Frisonul depinde de coordonarea centrala neuronala si de functia neuromusculara normala. El apare dupa ce au fost epuizate vasoconstrictia maximala si termogeneza rara frison. Frisonul e un mijloc ineficient de producere a energiei producand o crestere de 2-3 ori a consumului de oxigen. Nou-nascutii nu frisoneaza dar cresc productia de caldura prin termogeneza fara frison.
Termogeneza tara frison creste productia de caldura fara producere de lucru mecanic. Acest lucru se petrece la nivelul tesutului adipos brun la nou-nascut, sub actiunea stimulanta a noradrenalinei.
Mecanismele pierderii de caldura sunt transpiratia si vasodilatatia
■ Transpiratia este cea mai eficienta metoda de pierdere a caldurii. O crestere a temperaturii cu 0,5 grade produce o crestere de 7 ori a transpiratiei. Transpiratia e mediata de fibre colinergice si poate fi abolita chiar de doze mici de atropina
Vasodilatatia e importanta in transferul caldurii centrale spre periferie.
Conditiile mai frecvente de aparitie a hipotermiei sunt:
Varste extreme - copilul mic pentru suprafata mare de pierdere a caldurii, iar varstnicul pentru rigitatea procesului de termoreglare .
Afectiuni ce sugereaza o perioada lunga de imobilizare in mediu rece, inactivitate musculara prelungita ce apare in perioada dintre colaps (AVC, fractura de sold) si descoperirea pacientului, scaderea activitatii musculare si a capacitatii cognitive compensatorii caracteristica varsnicilor.
Tulburari ale SNC - TCC, tumori, AVC, traumatismul maduvei spinarii, encefalopatii, boala Alzheimer, Parkinson
Tulburari endocrine - Hipotiroidie, acidoza diabetica , hipoglicemia, hipofunctia hipofizei si a suprarenalei
Leziuni tegumentare in care functia de bariera termica a pielii este compromisa sau redusa: arsuri, dermatita exfoliativa.
Boli severe: infectii, malnutritie, insuficiente organice avansate.
Substante chimice: anestezice, alcool, medicatii sedative cresc pierderile de caldura, produc letargie, scade geneza musculara de caldura, produc vasodilatatie periferica. Alcoolul impreuna cu barbituricele suprima direct functiile hipotalamusului
Conditii de mediu nefavorabile: frig, imersie in apa rece.
Clasificarea hipotermiilor
In functie de severitate:
Usoara: 35 - 32 grade Celsius
Moderata: 32 -28 grade Celsius
Grava: sub 28 de grade Celsius In functie de modul de producere:
Accidentala - primara cand un frig puternic invinge o termoreglare viguroasa
Secundara - in caz de termoreglare insuficienta, o temperatura joasa sau moderata reuseste sa scada temperatura corporala
Intentionata ca metoda terapeutica.
Fiziopatologie
Efectele hipotermiei asupra functiilor organismului:
- Reduce metabolismul
- Tulburari cardiace
- Hipotensiune
- Deshidratare
- Hipopnee
- Coma
- Granulocitopenie
- Anemie
- Hemoconcentratie
- Trombocitopenie
- Ileus
- Pancreatita
- Hiperglicemie
- Pneumonie
- Sepsis
- Alterarea clearanceului medicamentelor.
Modificari metabolice
Metabolismul este profund alterat, tulburarile metabolice dependente de temperatura parcurg 2 etape.
Prima etapa - este de frison pentru a spori productia de energie,organismul apeleaza la rezervele energetice. Frisoanele se gasesc intre 35 si 30 de grade.
A doua etapa - este cea fara frison, cand organismul ajunge sub 30 de grade, metabolismul scade puternic, cu fiecare grad pierdut metabolismul se reduce cu 6%. Frisonul initial creste rata metabolismului si creste consumul de oxigen cu 2-5 ori.
Ca urmare a vasoconstrictiei periferice sangele central stagneaza rezultand cresterea PVC si debitul cardiac poate creste usor. Debitul cardiac ramanand relativ fix dar necesarul de oxigen crescand dramatic, saturatia sangelui venos amestecat scade.
Glicogenoliza hepatica si musculara creste glicemia.
Catabolismul creste nivelul seric al acizilor grasi si cetonelor.
Metabolismul anaerob creste nivelul lactatului rezultand acidoza metabolica.
Modificarile maxime de metabolism au loc in jurul valorii de 34 - 35 de grade si se reduc mult sub 30 grade cand frisonul s-a oprit.
■ Rata metabolismului scade dramatic si la 28 de grade este de 50% din val. de baza.
■ Consumul de oxigen la 30 grade este de 75%, la 26 de grade este de 45 % si la 25de grade este de doar 25% din valoarea bazala.
Modificari la nivelul aparatului cardiovascular
Tulburari grave de ritm
Depresia functiei cardiace
Hipotensiune arteriala
Pe EKG aritmiile sunt precedate de elevarea punctului J care este caracteristica la temperaturi mai mici de 33 grade, si acest punct este din ce in ce mai elevat pe masura scaderii temperaturii. La hipotermie usoara apare bradicardie, prelungirea PR si QT- ului, apoi sub 30 grade apare BAV sau bradicardie sinusala urmata de asistolie la temperaturi mai mici de 20 grade.
Fibrilatia atriala e frecventa la 34 de grade si la temperaturi mai mici de 28 de grade apare fibrilatie ventriculara. FV poate apare spontan sau in urma unor iritatii mecanice , termice, biochimice ca de exemplu plasarea de cateter iv, reincalzire pleurala sau reincalzirea membrului ischemic.
Modificari la nivelul aparatului respirator
Volumul curent si frecventa respiratorie scade odata cu scaderea temperaturii. La 25 de grade frecventa respiratorie poate fi de 3 - 4 pe minut. La 24 de grade respiratia se opreste, apneea e secundara opririi centrului respirator. La temperatura scazuta gazele se dizolva mai bine in sange, valoarea reala de Pa02 se socoteste a fi mai mica cu pentru fiecare grad sub de grade.
Modificari la nivelul aparatului renal
Hipotermia:
Scade fluxul sanguin renal
Scade rata filtrarii glomerulare
Diureza creste numita cold 'diureza care este un raspuns la cresterea volumului intravascular central (centralizarea circulatiei)
Temperatura scazuta impiedica raspunsul renal tubular la ADH.
■ Oliguria e un semn tardiv de hipoperfuzie la hipotermici. Modificari la nivelul SNC.
Creierul tolereaza hipotermia extrem de bine. Hipotermicii pot prezenta coma care este insa deseori reversibila. Frigul are rol protectiv pentru creier in caz de ischemie si hipoxie, la temperaturi mai mici de 20 de grade permite un stop circulator pentru perioada mai mare de 1 h fara deficite la reincalzire. La de grade apare somnolenta apoi la de grade se instaleaza starea de inconstienta. Pe EEG intalnim silentium cerebral la de grade. In hipotermie scade:
metabolismul cerebral
consumul de oxigen cerebral
fluxul sanguin cerebral.
Tulburari metabolice si de coagulare
Hipotermia profunda sub de grade se insoteste de:
granulocitopenie
cresterea hematocritului prin hemoconcentratie
scaderea numarul de trombocite si alterarea functiei acestora
afectarea hemostazei chirurgicale
Aceasta coagulopatie apare prin alterarea activitatii enzimelor si proteinelor de care depinde formarea cheagului
Tulburari gastro-intestinale
ileus se rezolva dupa reincalzire
pancreatita asimptomatica
disfunctie hepatica.
Tulburari endocrine
Fiziologia endocrina ramane normala, frigul nu induce endocrinopatii,dar endocrinopatiile pot induce hipotermie. De exemplu:
Hipoglicemia , cetoacidoza diabetica, coma hiperosmolara pot provoca hipotermie prin supresia reglarii hipotalamusului a temperaturii sau prin inhibarea frisoanelor
Hipotiroidismul se ia intotdeauna in considerare la diagnosticul diferential.
Uneori apare cresterea moderata a glicemiei prin inhibarea secretiei de insulina din pancreas si cresterea rezistentei la actiunea insulinei in periferie.
Functia imuna
Infectiile sunt o cauza majora de deces la pacientul hipotermie. Spravietuirea variaza direct cu severitatea granulocitopeniei in hipotermie.
Diagnosticul
Se bazeaza pe istoric, pe examen clinic, modificari de laborator.
Culoarea tegumentelor, acrocianoza, rigiditate musculara, frisoane tremuraturi sunt prezente la bolnavii constenti
Statusul mintal se schimba in functie de scaderea temperaturii ajungand in coma la temperaturi mai mici de 28 de grade.
Modificarile ECG patognomonice pentru hipotermie sunt prezenta undei J care este cu atat mai proeminenta cu cat temperatura e mai mica in absenta AVC-ului.
Determinarea hipotermiei se face masurand temperatura electronic continuu. Sediile de masurare a temperaturii centrale sunt: axilar, sublingual, rectal, artera pulmonara, membrana timpanului, esofag, vezica urinara cu cateter Foley. in hipotermie profunda se prefera monitorizare in 2 sedii simultan si continuu, un sediu pentru temperatura centrala care sa nu fie influentat de metode de incalzire utilizata. De ex. monitorizarea temperaturii in artera pulmonara poate fi influentata de reincalzire daca aceasta se face prin by pass cardiopulmonar. Cateterizarea cordului drept e dificila la cei cu hipotermie datorita scaderii debitului cardiac, si datorita faptului ca exista o iritabilitate crescuta a cordului.
La pacientii hipotermici, sanatosi,stabili hemodinamic NU e nevoie de monitorizare invaziva.
Linia arteriala e obligatorie pentru EAB si teste de laborator si pentru masurarea tensiunii arteriale sangerande, pentru ca din cauza vasoconstrictiei periferice nu se poate determina oscilometric TA. Plasarea cateterului percutanat poate fi dificila pentru ca nu se poate palpa totdeauna pulsatiile arteriale. In acest caz se recurge la Doppler sau la artera femurala. De asemenea, poate fi ineficienta si pulsoximetria periferica la deget si la ureche.
Bolnavul trebuie intubat orotaheal si nu nasotraheal pentru ca exista risc de epistaxis prin coagulopatie indusa de hipotermie. Se pune sonda orogastrica si nu nasogastrica pentru prevenirea sindromului de aspiratie pulmonara si pentru tratarea precoce a ileusului. Dupa reincalzire poate fi schimbata cu sonda nasogastrica.
Tratament
Reincalzirea este cea mai eficienta terapie a pacientului hipotermie si trebuie initiata dupa internarea in TI. Se evita supraincalzirea solutiilor pentru ca determina hemoliza la locul perfuzarii, temperatura optima este de de grade. Daca temperatura e mai mare de 32 de grade decizia de incalzire activa e in functie de capacitatea fiziologica a pacientului de a participa la reincalzire, si de severitatea hipotermiei.
Pacientii normali cardiovasculari se pot reincalzi singuri odata scosi din mediul rece, cu 1-3 grade pe ora in functie de statusul metabolic si intensitatea frisoanelor. Sunt suficiente paturi calde, umidificarea gazelor inspirate si lichide calde intravenos.
La pacientii cu ischemie miocardica stresul cardiovascular al frisoanelor trebuie evitat pentru ca frisoanele cresc de 5 ori consumul de oxigen si travaliul miocardic. Inhibarea frisoanelor se face prin paturi calde (incalzire radianta), petidina 25 mg iv.; la cei intubati si ventilati se sedeaza si se curarizeaza.
La temperaturi mai mici de 32 de grade se recurge la incalzire mai agresiva, cu deosebita atentie la varstnici si la cei cu afectiuni intercurente. Frisoanele au disparut metabolismul e incetinit se indreapta spre ceva ce se aseamana cu hibernarea.
La tineri se iau masuri de conservare a caldurii prin limitarea pierderii prin radiatie, evaporare, conductie si convectie Atentie la scalp care e foarte bine irigat. Persoanele cu chelie pierd caldura prin radiatie si convectie. La cei intubati si ventilati se acopera scalpul cu folie de plastic. Se umidifica gazele inspirate, se mentine suprafata cutanata uscata si este incalzit cu aer circulant.
Tehnici de reincalzire
Imersia in apa calda pentru hipotermii usoare.
Sisteme cu aer cald circulant - mai eficiente
Masurile de incalzire de suprafata ( conductive si radiante) de exemplu paturi calde nu sunt prea eficiente pentru ca raportul suprafata corporala /masa corporala e mic la adult, si tegumentul expus permite pierderi de caldura prin evaporare, conductie si radiatie.
Gazele respiratorii calde sunt ineficiente pentru ca O2 si N2 care au caldura specifica mica deci, si capacitate scazuta de transport. Se evita gazele supraincalzite > 60 de grade pentru a evita riscul leziunilor de mucoasa a cailor aeriene. Gazele trebuie mentinute neaparat umede.
incalzire gastrica sau vezicala e ineficienta in hipotermia profunda si nu e necesara in hipotermia usoara. E accesibila pana obtinem acces la metode mai eficiente. Se utilizeaza solutii izotonice cu temperatura mai mica de 41 de grade si volumul schimbat trebuie masurat pentru a se extrage acelasi volum.
Lavajul peritoneal cu dializat peritoneal izotonic cald < 41 de grade! Transferul poate fi accelerat prin insertia de catetere. Este tehnica de electie pentru pacientul cu hipotermie profunda si cu functie cardiaca intacta. Reincalzirea se face cu grade /h.
By pass -ul cardiopulmonar se foloseste pentru cei cu hemodinamica instabila, la cei cu stop cardio -respirator. Se canuleaza vasele femurale si se instituie:
- by pass veno-arterial la acesti pacienti, chiar daca exista oxigenator de membrana in by pass, daca se executa MCE trebuie insotit de ventilatie deoarece sangele deoxigenat din MCE urca spre carotide si produce hipoxie cerebrala.
- by pass veno - venos se face la cei cu functie cardiaca intacta, dar acesta nu permite suport circulator artificial in caz de producere a stopului cardiac. incalzirea extracorporeala se face cu 10 grade pe ora , rata de incalzire trebuie limitata si se evita gradientele termice transmiocardice extreme pentru ca un gradient >2 grade da FV.
by pass-ul cardiopulmonar necesita anticoagulare. Oxigenarea extracorporeala de membrana prelungita poate fi realizata cu PTT</= 80sec sau ACT de 180 sec dar trebuie mentinuta turbulenta scazuta in conexiuni. Chiar si anticoagularea minima poate produce hemoragii letale la hipotermici traumatizati. Indicatia acestei metode este temperatura centrala <de 25 de grade sau temperatura centala 30 < de grade cu stop cardiac fara alte afectiuni ce sa excluda alte anticoagularea.
Terapia de suport
■ Respiratorie
Gazele sanguine se interpreteaza si se utilizeaza corectiile in functie de temperatura pentru paC02 , p02, pH.
■ Cardiovasculara
Hipotermicii necesita repletia precoce a volumului circulator, toate solutiile fiind incalzite.
Cand persista hipotensiunea arteriala dupa incarcarea volemica devine necesara monitorizarea PVC-ului si a presiunii in artera pulmonara
Cand in ciuda restabilirii volumului circulator persista hipotensiunea arteriala, terapia trebuie concentrata pe reincalzire. Drogurile inotrope si vasoactive ca dopamina si dobutamina sunt ineficiente si aritmogene. Majoritatea pacientilor reci si asistolici la prezentare sunt si morti, DAR exista si un adagio 'nimeni nu e mort pana nu e cald si mort'. Deci se face resuscitarea pacientului hipotermie pana la temperatura centrala de aprox de 30 de grade, cand apare posibilitatea cardioversiei spontane. Orice semn de viabilitate impune masuri si eforturi de resuscitare agresiva, mai ales ca aceste semne de viabilitate pot fi mascate avand in vedere tendinta la bradicardie profunda , hipopneea, vasoconstrictia periferica cu disparitia pulsului periferic.
Hiperpotasemia severa mai mare de 10 mmol/1 este markerul decesului dupa ce au fost excluse alte cauze non-letale ca hemoliza, IRC, crush-injury.
Hipotermia progresiva determina hipopotasemie usoara prin 'diureza de frig'
hipotermia rapida nu afecteaza concentratia serica a K.
MCE si MCI de multe ori e ineficient. Intubatia e obligatorie. Antiaritmicele in general sunt ineficiente cu exceptia la bretilium care scade aparitia de FV, si faciliteaza defibrilarea. Pacing transvenos poate stimula un cord rece si produce FV. Defibrilarea electrica se aplica dupa ce temperatura centrala e mai mare de 30 de grade. Lipsa semnelor vitale peste 31 de grade poate fi considerata deces.
Terapia postreincalzire si postresuscitare
Terapie suportiva cardiorespiratorie de rutina.
Se incearca sa se excluda o cauza sau procese patologice corelate ca de exemplu o intoxicatie medicamentoasa, alcool, insuficienta renala, degeraturi, rabdomioliza.
Se monitorizeaza atent glicemia,
Se fac teste functionale pentru hipotiroidism
Antibioterapie empirica, si cautarea surselor de sepsis.
Tratamentul degeraturilor
reincalzire rapida la 40 de grade.
vasodilatatoare regionale ca reserpina sau
simpatectomie cand e present vasospasmul local intens
anticoagulantele au rol controversat.
In absenta infectiilor secundare se face demarcatia zonelor de necroza care este urmata de procedee chirurgicale pentru a pastra cat mai mult tesut viabil.
Hipertemia
Febra si hipertermia pot fi definite ca fiind cresterea temperaturii normale peste 38 de grade. Hipertermia se refera la un grup de boli caracterizat prin exces de productie de caldura, scaderea disiparii caldurii si pierderea termoreglarii.
Trasaturile clinice si de laborator a acestor afectiuni sunt: tahicardie, tahipnee, rigiditate musculara, hipertermie, hipercapnie, hipoxemie, acidoza, hiperpotasemie si rabdomioliza.
Etiologia hipertermiei si al febrei
Hipertermia
- Expunere la temperatura ridicata
- Hipertermia maligna
- Sindrom neuroleptic malign
- Tireotoxicoza
- Feocromocitomul
- Sindrom serotoninergic
Hipertermia iatrogena
Leziuni ale trunchiului cerebral /si a hipotalamusului.
Febra
Leziuni inflamatorii
Sepsis
Infectii
Traumatisme
Reactii medicamentoase
Reactii postransfuzionale
Neoplasm
Boli metabolice
Febra artificiala
Principalele cauze de hipertermie in prezenta unui hipotalamus anterior normal sunt: hipertermia maligna, sindromul neuroleptic malign si socul caloric.
Hipertermia maligna HM)
Este o afectiune farmacogenetica care necesita conditii pentru a apare:
predispozitie genetica: printr-o gena sau mai multe
medicament declansator: agenti inhalatori: halotan, enfluran, isofluran, sevofluran, metoxifluran; relaxante musculare depolarizate: succinilcolina
Cea mai fulminanta forma apare in asocierea halotanului cu succinilcolina.
Fiziopatologie
HM este o dezordine metabolica la nivelul muschilor scheletici printr-o pierdere a controlului calciului cu cresterea brusca a concentratiei Ca mioplasmatic ionizat in prezenta agentilor declansatori. Cresterea se realizeaza datorita permeabilitatii crescute a RS
Calciul are un rol central in procesele metabolice si contractile ale celulei. Defectul celular e la nivelul mecanismului de cuplare excitatie-contractie. Nivelul calciului creste pana la pragul rigiditatii musculare. Cresterea calciului declanseaza o cascada de evenimente compensatorii:
sechestrare masiva de Ca in mitocondrii
scadere a productiei de ATP in mitocondrii
depozitele devin insuficiente pentru functiile celulare
creste metabolismul aerob, apoi cel anaerob in incercarea de a furniza mai mult ATP pentru controlul pompei de Ca
acumularea lactatului,(creste de 15.-20 de ori fata de valoarea normala)
creste consumul de oxigen(mai mult de 3 ori), creste productia de C02.
Surse de caldura in cursul HM.
Metabolism anaerob si aerob
Neutralizarea ionilor de H
Hidroliza fosfatilor macroergici implicati in transport ionic, si in contractie -relaxare.
Simptome
Semne de hipertermie maligna
Metabolism crescut
Creste productia da CO2
- Creste consumul de oxigen
- Presiune scazuta a oxigenului din sangele venos amestecat
- Acidoza metabolica
- Cianoza
- Pete cianotice
Cresterea tonusului simpatic
- Tahicardie
- Hipertensiune initiala
- Aritmii
Rigiditate musculara
- Rigiditatea muschilor maseterieni
- Cresterea creatinkinazei serice
- Hiperpotasemie
- Hipernatremi
- Hiperfosfatemie
- Mioglobinemie
- Mioglobinurie
Hipertermia
- Febra
- Transpiratii
Debutul este brusc sau insidios, intraoperator sau postoperator.
Indicatori precoce sunt:
tahicardie sinusala
- rigiditate musculara
- cianoza cutanata, roseata,prin hipercapnie si vasodilatatie o creste ETCO2
- creste CO2 din sangele venos amestecat
■ Indicatori tardivi:
- Hipertermie marcata
- Hipotensiune arteriala
- Aritmii complexe
- Acidoza metabolica
- Tulburari electrolitice
- Rabdomioliza
Rigiditatea musculara poate fi primul semn de HM dupa administrarea de succinilcolina. Aceasta poate fi limitata la muschii maseteri sau poate fii generalizata. Tahicardia sinusala e brusca si inexplicabila . E important sa se excluda si alte cauze de tahicardie sinusala Tensiunea arteriala e frecvent instabila. Initial cresc catecolaminele circulante si apare HTA, apoi prin aritmii tardive scade contractilitatea miocardica aparand hipotensiunea arteriala.
Cresterea temperaturii este un semn tardiv, temperatura poate creste cu un grad la 5 minute,pana la 43- 44 de grade. De obicei cresterea semnificativa de temperatura e de 1-2 grade pe ora. Cresterea rapida de temperatura e mai importanta ca valoarea temperaturii in sine.
La nivel cutanat initial este eritem urmata rapid de cianoza.
Atentie:
cianoza inexplicabila o rigiditatea musculara o tahicardia la pacientii bine oxigenati anterior sanatosi este semn patognomonic de HM.
Tratamentul
Este imediat si agresiv indiferent daca are debut lent sau fulminant si include Dantrolene si terapie suportiva. Protocolul la primul semn de HM
oprirea procedeelor chirurgicale; inchiderea anestezicelor inhalatorii. Se creste minut ventilatia de ori normalul cu
bicarbonat de sodiu mEq/kg in absenta gazelor sanguine.
Dantrolene iv. 2,5mg/kg cat mai curand posibil. Raspunsul apare in cateva minute daca nu se dau doze fractionate de l-2mg/kg la 10 min pana la doza maxima de 10mg/kg. Nevoia repetarii dozelor de dantrolene trebuie ghidata de semne clinice sau de laborator ca: modificare AV, rigiditate, temperatura, acidoza metabolica. Daca e rapid administrata perfuzia musculara scheletica este adecvata atunci se opreste rapid procesul hipermetabolic catecolaminele circulante revin la normal, K revine si pacientul se trezeste.
Terapie de suport
■ Racirea pacientului pe toate caile, racire de suprafata, perfuzii iv. reci, racire in plaga, irigatii reci in stomac, rect, by pass cardiopulmonar la nevoie. Temperatura de 41-42 de grade este compatibila cu supravietuirea, si cu functii cerebrale normale . Racirea se opreste la 38 de grade pentru a evita o hipotermie nedorita.
Mentinerea accesul intravascular pentru analiza gazelor sanguine senate si pentru biochimie.
Monitorizeaza semnele vitale si temperatura, ECG-ul pentru descoperirea aritmiilor, diureza, prezenta mioglobinuriei si a hemoglobinuriei.
Repletie volemica si diureza osmotica cu manitol 0,5g/kg cu sau fara furosemid cu scopul evitarii depunerii renale de mioglobina si de prevenire a insuficientei renale.
Hiperpotasemia e comuna in faza acuta daca apar modificari pe ECG (unde T inalte si ascutite) se trateaza inainte de venirea rezultatelor de laborator. Tratamentul consta in
- hiperventilatie
- bicarbonat de sodiu intravenos l-2mEq/kg
- glucoza 5% 50ml plus Insulina de 5 ui se administraza 1 ml/kg
- NU SE ADMINISTREZA CALCIU.
Sindromul neuroleptic malign (SNM)
Este indus de agenti neuroleptici la indivizi susceptibili cu labilitate neuropsihica. Agentii declansatori sunt:
neuroleptice majore ca antipsihoticele (fenotiazine, tioxantine, butirofenone)
antiemetice
anestezia disociativa (neuroleptanalgezia )
antidepesivele triciclice
litiu
metoclopramid.
Spre deosebire de HM sindromul neuroleptic malign poate apare in forma usoara si poate scapa diagnosticului.
Simptome
Incidenta este de 1% la pacientii ce iau tratament cu antidopaminergice. SNM debuteaza la cateva zile posibil si dupa cateva ore,s aptamani de la tratament.
Sunt 4 manifestari cardinale ale SNM:
nivelul fluctuant al starii de constienta: miscari intamplatoare fara scop , mutism, confuzie, pana la coma
labilitate cardiovasculara: variatii mari ale TA si AV: hipertensiune - hipotensiune, tahicardie-bradicardie, eritem
hipertonie musculara, rigiditate musculara cu semne extrapiramidale
hipertermie: creste mai lent ca in HM cu temperaturi pana la 42 de grade.
Mai pot apare tulburari electrolitice, rabdomioliza, liza eritrocitara, CID aritmii cardiace.
Principala problema o reprezinta insuficienta respiratorie acuta care e cauza frecventa de deces la cazuri netratate prin hipoxie si acidoza.
Fiziopatologie
Apare prin dezechilibrul neurotransmitatorilor in SNC. Ca urmare a deficientei dopaminei rezulta hiperactivitatea aminoacizilor excitatori in ganglionii bazali si hipotalamus. Teoretic toti agentii ce pot declansa SNM antagonizeaza efectele cerebrale ale dopaminei. Cu cat un agent neuroleptic antagonizeaza mai mult efectele centrale ale dopaminei cu atat e mai susceptibil sa dea SNM.
Spre deosebire de HM in SNM contractura musculara e de origine centrala cu importante consecinte terapeutice. Ca si in HM in SNM apar determinari secundare miocardice, pulmonare, renale, coagulare, prin acidoza, hipoxie, hipertermie, hipepotasemie, mioglobinemie,si cresterea catecolaminelor circulante.
Tratamentul SNM
Depinde de recunoasterea precoce.
intreruperea oricarui medicament suspect. Durata reactiilor adverse depinde de viteza de eliminare. Efectele dureaza cateva ore, zile, saptamani pentru fenotiazine cu actiune lunga depot.
Terapie de suport
- controlul respiratiei prin oxigenoterapie, mergand chiar pana la IOT si hiperventilatie cu O2 100%
- relaxante musculare nedepolarizante pentru a opri cresterea tonusului muscular, a febrei si acidozei lactica.
- tratamentul mioglobinuriei o tratamentul aritmiilor cardiace.
- tratamentul tulburarilor echilibrului acidobazic.
■ Masuri specifice de control al termogenezei.
- Relaxante musculare nedepolarizante
- Dantrolene
- Agonisti dopaminergic! orali: Bromocriptina oral 2,5-10 mg de 3 x/zi; amantadina oral l00 mg de 2x/zi.
Deci pentru a trata un SNM sever se administreaza initial relaxant muscular nedepolarizant si dantrolen 12-24h ulterior agonisti dopaminergici oral cateva zile in functie de timpul de injumatatire a drogului neuroleptic declansator si de starea pacientului
- Racirea pacientului ca si la HM
Socul caloric
Este cea mai severa manifestare a afectiunii de stressului caloric, cauzata de depasirea posibilitatilor de termoreglare a organismului, in conditiile in care temperatura endogena a acestuia depaseste grade C.
Fiziopatologie
Productia de caldura umana in conditii de repaus este de apoximativ kcal/m2/h majoritatea fiind produsa prin metabolism.
Pierderea de caldura in conditii normale se face prin piele prin radiatie, convectie, conductie si evaporare.
Transpiratia reprezinta o pierdere de caldura de 540kcal/l. Ea creste in functie de temperatura mediului. Totusi capacitatea de transpiratie e limitata e de 1 l/h la persoane neantrenate si 2-3 1 /h la persoane aclimatizate. Cresterea umiditatii mediului scade eficienta controlului termic prin transpiratie. Socul termic apare prin depletie de apa si sare si se manifesta prin
tulburari produse prin incercarea organismului de a disipa caldura (in stadiile incipiente). Pierderile lichidiene cresc pana la 30 % din lichidele organismului rezultand depletie mare de Na si K
tulburari legate de cresterea temperaturii centrale. Dupa esecul mecanismelor compensatorii evolutia hipertermiei e rapida 42-45 de grade. La temperaturi mai mari de 42 de grade apare degradarea enzimatica a proteinelor si disolutia membranei lipidice celulare. Organele si sistemele sunt afectate de combinatia: hipovolemie (deshidratare) + hipertermie.
Manifestari clinice
■ Temperatura centrala e mai mare de 42 de grade.
Pielea e rosie si uscata in stadiile tardive cand nu mai transpira datorita deshidratarii masive.
Hipovolemie, hipotensiune, tahicardie
PVC e de obicei scazut prin hipovolemie severa dar poate fi si crescuta in soc cardiogen pin IMA sau prin scaderea contractilitatii cardiace datorita acidozei.
SNC: confuzie, stupoare , coma.
Psihoze, convulsii frecvent hipertonie musculara.
Tulburari de coagulare - CID - datorita efectelor termice pe trombocite si datorita efectelor termice pe factorii de coagulare sintetizati la nivel hepatic.
Daca pacientii supravietuiesc pot surveni in 24h: rabdomioliza cu hiperK, mioglobinemie, mioglobinurie prin efectele termice pe membrana scheletica. Rabdomioliza poate da IRA.
Laboratorul arata hemoconcentratie, cresterea hematocritului si a hemoglobinei. Creste TP, PTT; Creste ureea, creatinina, creatinkinaza, mioglobinemia. Scade pH-ul prin acidoza lactica. Aceste tulburari apar in 24h sau mai tarziu prin afectare hepatica, renala si coagulare.
Tratament
Scoatere din mediul stresant termic.
In prima instanta se instituie terapie de intretinere a functiilor vitale impreuna cu masuri de scadere a temperaturii centrale.
Daca victima e inconstienta se intubeaza si se ventileaza pentru a obtine paO2>100%, paCO2<40%.
Daca pH-ul e mai mic de 7,2 se administreaza bicarbonat de sodiu.
In caz de hipovolemie severa se administreaza solutie salina rece i.v. 6-10 litri in prima ora Repletia volemica se face sub monitorizare PVC si TAinvaziva.
Se aplica metode de racire de suprafata dar acestea stimuleaza frisonul. in caz de frison se administreza relaxante nedepolarizante sau Clorpromazina iv. doze mici. Cand temperatura e in jur de de grade se opreste racirea pentru a evita hipotermia.
Toti pacientii cu temperatura mai mare de de grade se interneaza in TI pentru de ore pentru asigurarea stabilitatii cardiovasculare, pentru monitorizarea functiilor vitale. Multe dintre disfunctiile tisulare legate de caldura apar la mai mult de 24 h si pot dura saptamani.
X. SISTEMUL SANGUIN, ORGAN COMPLEX AL ORGANISMULUI
1. ROLUL TESUTULUI SANGUIN
Cu toate ca sangele este aparent un lichid omogen, el este de fapt un organ complex cu functii multiple: reprezinta in primul rand masa de lichid ce umple sistemul cardio-vascular (volemia); este prin hematii si hemoglobina transportatorul oxigenului si partial si al bioxidului de carbon; elementele sale celulare de tipul leucocitelor polinucleare neutrofile si eosinofile fac parte din sistemul imun nespecific; elementele sale celulare de tipul limfocitelor fac parte din sistemul imun specific; elementele sale celulare de tipul monocitelor care sunt de fapt macrofage fac parte din ambele sisteme imune; elementele celulare de tipul leucocitelor polinucleare bazofile sunt de fapt mastocite calatoare care si ele fac parte din sistemul imun; elementele celulare de tipul trombocitelor fac parte din sistemul de coagulare; in plasma se gasesc in suspensie o serie de proteine cu functii foarte diferite: (proteine de tipul albuminelor care asigura presiunea coloidosmotica; proteine de seria -globulinelor reprezentand imunglobulinele produse de sistemul imun; proteinele sistemului complement (9 factori); proteinele sistemului properdinic; proteinele sistemului coagulo-litic (13 factori de coagulare + 4 factori litici) antifactori + factorii plachetari); substantele ce se gasesc in suspensie cuprind in primul rand mesagerii hormonali si celulari, apoi substantele implicate in metabolism si in fine o serie de substante deseu.
Din cauza polimorfismului componentelor sanguine si a apartenentei lor la diferite sectoare functionale ale organismului vom considera ca reprezentativ pentru sange sistemul coagulo-litic care este de fapt un sistem de aparare al sangelui si anume sistemul ce asigura etanseitatea sistemului vascular. Vorbind de insuficienta sistemului sanguin trebuie sa accentuam ca a da o definitie a acestei stari este practic imposibil intr-un mod similar cu definitiile pe care le-am dat pentru celelalte organe vitale tocmai din cauza polimorfismului structurii sanguine si a multiplelor functii pe care le indeplineste cu apartenenta practic la toate tesuturile organismului. Participarea constanta si precoce a acestui sistem la toate evenimentele postagresive si starile de soc precum si contactul direct cu endoteliul vascular, tesut cu participare extrem de importanta in mecanismele implicate in evolutia starilor de soc, face ca acest sistem sa poata reprezenta sintetic gradul de participare al sistemului sanguin de soc. De aceia in cele ce urmeaza vom descrie unele tulburari caracteristice ale sistemului coagulo-litic in starile postagresive si in starile de soc.
2. SISTEMUL COAGULARII
Asigura etansarea sistemului vascular in conditiile aparitiei unor leziuni ce cauzeaza disruptii ale vaselor si hemoragie consecutiva. Din cauza faptului ca procesul de producere de fibra este activ chiar in conditiile lipsei unei leziuni vasculare (sistemul coagulant functioneaza la ralenti) exista un sistem antagonist, sistemul fibrinolitic care distruge fibrina formata pe masura ce aceasta este produsa, in asa fel incat sa nu existe posibilitatea aparitiei spontane de chiaguri in patul vascular.
In conditii de stress insa, acest echilibru dintre cele 2 sisteme este rupt sistemul coagulant functionand cu intensitate sporita si putand oricand sa produca chiaguri in locurile in care sunt intrunite conditii favorabile pentru aceasta cum ar fi vase cu circulatie lenta sau cu staza; este flebotromboza care se produce frecvent in situatii de stress (peri-operator) si creiaza maladia trombo-embolica. Acest tip de reactie hipercoagulanta se inscrie in tipul de reactii homeostazice compensatorii si este urmata odata cu depasirea fazei flow a stresului de o reactie inversa hipocoagulanta in care vor predomina fenomenele coagulo-litice.
In conditiile aparitiei starilor de soc am vazut ca apar in mod constant si obligator leziuni endoteliale care determina o schimbare radicala in spectrul de madiatori emisi de acesta. In mod normal endoteliul produce factori antiagreganti de tipul prostaciclinei (PGI2), a heparan-sulfat-proteoglicanilor, a trombomodulinei, a t-PA sau u-PA (tissue, urokinase plasminogen activator) care topeste fibrina eventual formata si reduce si titrul de factori V si VIII, si vasodilatatori de tipul oxidului de azot (NO) caruia i s-a descris si o activitate antiagreganta, integritatea tesutului endotelial impiedica contactul sangelui cu colagenul tesutului interstitial iar in sange circula si proteine C si S produse de ficat si care au efect inhibator asupra coagularii; pe de alta parte si trombocitele (factori de prima importnta in declansarea coagularii) produc factori antiagreganti. In cursul starilor de soc factorii lezionali (hipoxie, reperfuzie, complement, leucocite, TNF, etc.) determina aparitia unor leziuni celulare care induc schimbarea radicala a spectrului de substante produse de endoteliu si de trombocite. Astfel se produc afara de tromboplastina tisulara, factori pro-agreganti de tipul tromboxanilor TXA2 (de catre trombocite), PAF (factorul de activare plachetara) produs si de mastocite si macrofage, contactul sangelui cu colagenul, posibil prin disruptia continuitatii endoteliului, produce activarea factorului XII (Hagemann) prin care pot fi activate atat coagularea si sistemul kininic cat si fibroliza, vWF (factorul von Wilebrand) cu activitate agreganta si de adeziune la colagenul subendotelial, deasemeni endoteliul dezvolta o serie de antigeni de adeziune (Selectine, ICAM (Intercellular adhesion molecules), ELAM (Entothelial leucocite adhesion molecule), VCAM) care alaturi de factorii parteneri de pe suprafata leucocitelor polinucleare si a limfocitelor (CAM. LFA-a, sLeX, VLA-4, etc.) determina adeziunea leucocitara si limfocitara si trecerea acestor celule spre interstitiu. Toate acestea determina aparitia unei reactii inflamatorii si concomitent si o activare a coagularii. Unii din acesti mediatori au activitate vasodilatatoare (NO) altii vasoconstrictoare (TXA2, PAF) fapt care face ca fenomenul de coagulare sa fie puternic activat atat in conditiile de soc hipo cat si hiperdinamic. Cum leziunile endoteliale in soc nu se limiteaza la zonele afectate direct de leziunea primara, unde de cele mai multe ori asigura hemostaza in focarul traumatic, ci apar in mod aleator la distanta si in alte organe si tesuturi, zone intinse de endoteliu genereaza conditii de hipercoagulare determinand in final aparitia coagulopatiei de consum sau a CID (coagularii intravasculare diseminate).
3. COAGULAREA INTRAVASCULARA DISEMINATA (CID)
Semnele de laborator care atesta cu certitudine prezenta CID-ului sunt date de prezenta monomerilor de fibrina in sangele circulant. Celelalte explorari de laborator sunt variabile in functie de evolutia procesului (compensat, hipercompensat sau decompensat) si de gradul de activare reactiva a sistemului fibrinolitic.
|
CID |
Compensat |
Hipercompensat |
Decompensat |
|
Trombocite |
|
|
|
|
Fibrinogen |
|
|
|
|
Howell |
|
|
|
|
APTT |
|
|
|
|
Quick |
|
|
|
|
TEG |
r+k ; AM |
r+k ; AM |
r+k ; AM |
|
Monomeri fibrina |
|
|
|
|
PDF (P. degrad. fibrina) |
|
|
|
Trebuie mentionat faptul ca timpii de coagulare globali sunt crescuti in CID-ul compensat si hipercompensat si scazuti in CID-ul decompensat in care activitatea fibrinolitica este maximala, fapt atestat de aparitia produsilor de degradare al fibrinei. Deasemeni trebuie accentuat faptul ca timpii de coagulare partiali si globali oglindesc de fapt activitatea momentana a factorilor respectivi, fenomen ce este rezultatul raportului dintre consum si productie, si numai atunci cand acest raport se desechilibreaza in favoarea unuia din termeni, valoarea timpului se modifica; asa de ex. in CID-ul hipercompensat exista un consum crescut de factori dar productia compensatorie, care presupune cel putin o functie hepatica buna, poate sa produca chiar un efect de hiperactivitate coagulanta de unde marele pericol de aparitie a trombozelor. Poate apare uneori chiar o disjunctie intre activitatea factorilor hepatodependenti si cei sintetizati in alte parti. Din aceasta cauza timpii partiali de coagulare ne dau informatii incomplete si relative si trebuie evaluati numai in contextul clinic general, al celorlalti factori si mai ales in functie de prezenta monomerilor de fibrina si produsilor de degradare ai fibrinei. Din urmarirea tabloului ganeral oferit de timpii partiali, acesta poate avea o semnificatie numai atunci cand se declanseaza fie:
O tendinta de scadere neta a activitatii tuturor factorilor, deci de prelungire a timpilor lor, insotit de o scadere a fibrinogenului si a trombocitelor ceea ce insemneaza ca avem deaface cu un consum preponderent, produs de procesul de coagulare cuplat cu cel de fibriloza concomitent, deci tendinta la decompensare si aparitia de hemoragii; fie o crestere a activitatii factorilor, manifestata prin scurtarea timpilor, insotita de o crestere a fibrinogenului si numarului de trombocite, ceea ce semnifica activarea CID-ului si pericol iminent de tromboza! Aceste tromboze pot avea sediul in oricare teritoriu vascular producand: infarct miocardic, tromboza mezenterica, accident trombotic cerebral, tromboza vaselor pulmonare, tromboze pe vasele periferice, etc. Trombozele pot afecta atat axele vasculare arteriale cat si pe cele venoase si sunt de multe ori cauza evolutiei letale a bolnavilor. Din aceasta cauza urmarirea coagularii la orice bolnav in stare grava (stres-soc) trebuie facuta de rutina si trebuie sa urmareasca si decelarea monomerilor de fibrina care singurii atesta prezenta certa a CID-ului. Exista boli cronice care evolueaza cu un CID de ex. lupusul sau leucemiile, in general toate bolile care provoaca leziune de endoteliu de o anumita amploare. Dupa decelarea monomerilor trebuie certificata tendinta evolutiva spre compensare si hipercompensare sau spre decompensare intrucat terapia este diferita iar terapia inadecvata are intotdeauna urmari din cele mai grave. Formele compensate si hipercompensate evolueaza cu producere de tromboze iar cele decompensate, care sunt insotite si de o crestere intensa a activitatii fibrinolitice, sunt urmate de hemoragii incontrolabile.
Evolutia in timp a unui sindrom de CID-Fibrinoliza (hipercompensat, decompensat)
Tratamentul desechilibrelor sistemului coagulo-litic se face numai in functie de forma evolutiva a sindromului. El este diferit pentru cele 2 mari eventualitati, forma hipercompensata, trombogena, care este si cea mai frecventa, si forma decompensata, hemoragica, care apare mai rar dar este de o gravitate extrema.
4. TERAPIA FORMEI COMPENSATE SI HIPERCOMPENSATE A CID-ului
Terapia de baza este cea cu anticoagulante. In prezent dispunem de mai multe astfel de substante: Heparina, Calciparina, Heparinele cu greutate moleculara mica, derivatii de hirudina si Dermatan-sulfat pentru terapia acuta. Heparina uzuala este inca anticoagulantul cel mai utilizat in situatiile de CID in timp ce pentru terapia antitrombotica din starile de stres (cu hipercoagulare dar fara CID) se utilizeaza fie heparina uzuala (HU) fie heparina cu greutate moleculara mica (Hm). Diferenta dintre aceste 2 forme de heparina este in primul rand de ordin farmacocinetic (are o resorbtie mai constanta) si mai putin farmacodinamica (s-a afirmat mai mult ca Hm ar avea efect preferential pe factorul X si mai putin pe factorul II ceea ce ar diminua riscul de sangerare, fapt neconfirmat ulterior). Pentru a obtine un efect anticoagulant eficient heparina se va administra in perfuzie continua in doza variabila in functie de timpul Howell sau APTT (Cefalin Caolin sau Activatred Partial Tromboplastin Time, normal =
Terapia de profilaxie a
trombozei in situatii de stres in prezent in intentia de a preveni
fenomenele trombotice fara a modifica substantial timpii de
coagulare (terapie normo-coagulanta) si numai pentru a reduce titrul
protrombinei a trombinei si a factorului X cu heparina (5000 U s.c.
la 12 ore pentru bolnavii sub
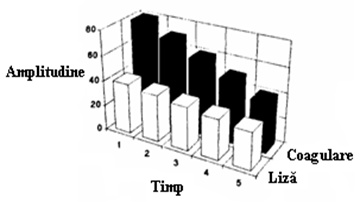
CID hipercompensat tratat cu heparina
In CID-ul pertinent hipercompensat perfuzia de heparina, care se face la un titru mic, cert hipocoagulant, (se exclude injectarea subcutanata din cauza resorbtiei incerte datorata hemodinamicii instabile iar injectarea i.v. in bolusuri repetate din cauza imposibilitatii de mentinere a unui titru plasmatic constant la injectari facute la intervale mai mari de 1 ora); se incepe cu un bolus de 500-1000 U si se continua cu 1500-2500 U/ora in functie de greutatea bolnavului; dozajul se adapteaza apoi in functie de timpul de coagulare care va fi masurat la interval de 1 ora in primele ore; perfuzia se continua pe toata durata evolutiei grave a bolnavului doza adaptandu-se in functie de masuratorile zilnice (2-3 ori/zi) care sunt obligatorii; Timpul Howell se va mentine intre 140 si 180sec. la bolnavul chirurgical si intre 200 si 300 sec la bolnavul care nu prezinta plagi recente iar APTT la 100 respectiv 200 sec. Terapia de durata cu heparina expune bolnavul la reactii anafilactice la aceasta substanta care apar deobicei dupa mai multe zile de terapie (in jur de 10) si se manifesta prin trombopenie acuta si tendinta majora la tromboza; fenomenul se produce datorita aparitiei anticorpilor la heparina si necesita schimbarea anticoagulantului cu un hirudoid sau cu dermatan sulfat. Atunci cand CID-ul este descoperit deabea dupa ce s-a produs un fenomen trombotic terapia cu anticoagulant va fi precedata de o terapie fibrinolitica cu streptokinaza, urokinaza sau t-PA.
5. TERAPIA FORMEI DECOMPENSATE A CID-ului
In CID-ul decompensat ce apare prin declansarea unei reactii hiperergice fibrinolitice odata cu un consum intens de factori de coagulare (fibrinogen, fibrina, trombina, protrombina si alti factori ai coagularii) si trombocite (prin coagulare si liza prin plasma) care nu mai pot fi compensate, se produc fenomene hemoragice masive care ameninta acut viata bolnavului. De multe ori acest tip de fenomene se declanseaza chiar in cursul unei interventii chirurgicale la bolnavi septici, in stare de soc de orice natura si chiar la operatii elective pe uter (cezariene), pulmon si prostata.
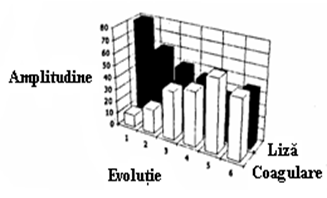
CID decompensat tratat cu Aprotinina si Heparina
Fenomenul se manifesta printr-o sangerare difuza ce nu poate fi controlata chirurgical. Sangele de plaga are o fluiditate crescuta si nu face chiaguri, plagile recente si locurile de punctie incep sa sangereze. Sangele prelevat din vena poate face cheag fragil tardiv care de multe ori se disolva singur. Timpii de coagulare sunt extrem de prelungiti daca sangele nu este complect incoagulabil, fibrinogenul dozat este sub 100 mg%, trombocitele sub 30.000, TEG arata un r-k prelungit si AM (amplitudine maxima) de numai cativa milimetri urmata de liniarizarea traseului (topirea cheagului). In aceasta situatie este primordial de a se restabili hemostaza deci de a se reface mecanismul coagularii. Acest lucru incepe prin administrarea de factori de coagulare cu ajutorul plasmei proaspete congelate (PPC). Se administreaza in perfuzie rapida un numar de 2-4 flacoane si concomitent se administreaza si un antifibrinolitic. Aici exista doua obtiuni:
- fie se
administreaza Aprotinina (Trasylol, Gordox) (AP) in dozaj de 1-1.5
milioane U in intentia de a diminua activitatea fibrinolitica si
a permite refacerea mecanismelor coagularii si deci a hemostazei;
Aprotinina are avantajul ca este un inhibito al factorului activator al plasminogenului
avand concomitent si o actiune anticoagulanta prin efect asupra
sistemului de contact (extrinsec); se produce in acest fel atat o
inhibitie a fibrinolizei cat si o inhibare a CID-ului chiar in locul
unde ia nastere. In functie de efectul vizibil pe hemostaza se
administreaza in continuare atat PPC cat si AP pana cand se
obtine hemostaza. Dozele de PPC pot atinge si 10-12 flacoane iar cele
de AP 2-3 milioane U. Cu aceasta secventa s-au obtinut
rezultate spectaculare chiar in cazuri disperate. Dupa obtinerea
hemostazei se face o testare a coagularii care trebuie sa fi revenit
in parametri masurabili si in functie de Howell se
moduleaza coagularea in continuare cu heparina. La un Howell de sub
- fie se
administreaza un antiplasmatic direct de tipul acidului -amino-caproic (EAC 4-
Alaturi de terapia specifica anti CID-fibrinoliza bolnavul trebuie tratat si pentru fenomenele care au stat la baza desordinii sistemului coagulo-litic, in primul rand printr-o corecta repletie volemica care sa compenseze pierderile importante de sange, uneori atunci cand cauza este un fenomen imun acut (soc endotoxinic, alergic, reactie de tip Herxheimer, etc) se va administra si cortizon ( -metil-prednisolon 10-40 mg/kg) precum si alte tipuri de medicatii indicate (inotrope, vasoactive, etc) in functie de necesitati. Heparino-terapia se continua apoi atat timp cat persista fenomenele patologice in cadrul carora s-a declansat perturbarea coagularii.
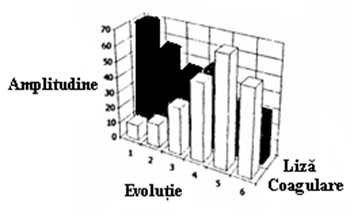
CID decompensat tratat cu EAC si heparina
Greselile terapeutice tin de: nerecunoasterea la timp a sindromului; aplicarea unei scheme terapeutice gresite (de ex.: debutul cu heparina intr-o forma de CID decompensat!!!); dozaj insuficient si insuficient de rapid aplicat; cum evenimentele in aceste cazuri se desfasoara in decurs de cateva zeci de minute orice ezitare scade sansele bolnavului.
|