UNIVERSITATEA DE MEDICINĂ sI FARMACIE
IULIU HAŢIEGANU'' CLUJ-NAPOCA
FACULTATEA DE ASISTENŢI MEDICALI LICENŢIAŢI
LUCRARE DE DIPLOMĂ
ATITUDINEA TERAPEUTICĂ ÎN PLACENTA
PRAEVIA
PLACENTA
Morfologia placentei
Placenta este un organ creat de sarcina , cu structura vasculara spongioasa, de culoare rosie închisa, plina de sânge, care face legatura între mama si fat, asigurând schimburile fiziologice necesare nutritiei si dezvoltarii produsului de conceptie. Din acest motiv patologia placentei se rasfrânge asupra sanatatii fatului.
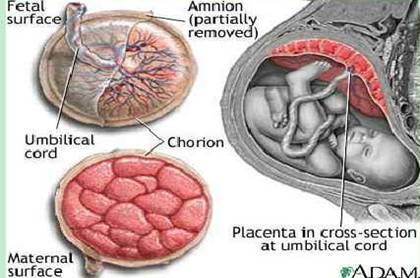
Structura macroscopica a placentei
Formarea placentei începe în primele saptamâni de sarcina, la 8-10 zile dupa nidarea oului si ajunge la maturitate net diferentiata morfofunctional catre sfârsitul lunii a 3-a de sarcina.
Placenta ia nastere din unirea a doua elemente , unul ovular iar altul matern.
- din partea oului participa vilozitatile coriale din zona corionului vilos, intens dezvoltate si ramificate (placenta fetala)
- din partea mamei, serotina modificata (placenta materna).Aceasta trimite prelungiri sub forma de septuri, ce patrund în masa vilozitatii coriale, împartind masa placentara în mai multi lobi numiti cotiledoane.
Insertia placentei în uter are loc în segmentul superior, de regula pe peretele posterior. Mult mai rar, placenta se poate insera, partial sau în totalitate, pe segmentul inferior al uterului (placenta praevia)
Dimensiuni si greutate
Diametrul placentei adulte este de 15-20 cm. Volumul este de 550 cm³.Suprafata este de 250-300 cm².
Grosimea la centru este cuprinsa între 1,5 si 3,5 cm si se subtiaza spre periferie unde atinge 5-6 mm.
Greutatea placentei la termen este de 500-600 g, reprezentînd 1/6 din greutatea fatului.
Forma
Placenta , privita din fata, asezata pe un plan orizontal, are forma de placinta , rotunda sau ovalara. Privita din profil, are forma discoidala fiind mai groasa la centru decât la margini. Marginile se continua cu membranele ovulare elementul corial)
Obisnuit se prezinta ca o masa unica , rar poate aparea divizata în 2-3 sau mai multi lobi, reuniti prin punti membranoase, brazdate de vase, care unesc acesti lobi (placenta bi-sau polilobata) . Alteori, la distanta mai mare de masa principala, se gasesc unul sau mai multe cotiledoane (lobi) accesorii:placenta succenturiata.
Placenta are 2 fete si o circumferinta.
a) fata materna ( uterina ) adera de peretele uterin, este usor convexa, neregulata, brazdata de santuri mai mult sau mai putin adânci, care o împart în câmpuri poligonale (12-20), numite cotiledoane sau lobi placentari.Acestia apar ca mici boseluri în relief.santurile corespund septurilor intercotiledonare.
Întreaga fata materna este acoperita de membrana deciduala fina, subtire, lucioasa de culoare cenusie-rosietica.Aceasta este presarata cu mici orificii vasculare, care reprezinta orificiile vaselor uteroplacentare rupte în urma deylipirii acestei fete de peretele uterin (decolarea placentei) . Mai prezinta cheaguri de sânge provenite din hematomul vaselor amintite.
b) Fata fetala corespunde cavitatii ovulare, este neteda, acoperita de membrana amniotica, care are culoare gri-albastruie transparenta, permitând sa se vada ramificatiile vaselor cordonului ombilical : vena si cele doua artere ombilic 14114c217o ale. Pe fata fetala se insera cordonul ombilical . Implantarea cordonului ombilical este variabila , frecvent excentrica si chiar uneori marginala.Rar se insera pe membranele coriale, în exteriorul placentei.
c) Circumferinta placentei este regulata sau usor neregulata si se continua cu membranele ovulare formate din corionul membranos, dublat de cele doua foite : amnios si caduca bazala. La jonctiunea celor doua foite apare uneori la nivelul corionului unui fenomen de degenerescenta fibrinoida, dispusa sub forma unui inel albicios numit inelul lui Winkler-Waldezer.
FUNCŢIILE PLACENTEI
Functia respiratorie
În general nevoile de oxigen ale fatului sunt scazute datorita consumului mic energetic si absentei termogenezei care este asigurata de organismul matern. Trecerea substantelor gazoase se face prin difuziune pe baza gradientului presiunilor partiale ale gazelor din sângele matern si fetal. Pentru oxigen exista o diferenta de presiune de la mama la fat.Eritrocitele materne cedeaza oxigen sângelui din sistemul vilozitar, de unde trecând membrana vilozitara în sângele fetal, este preluat de eritrocitul fetal. Oxigenarea fatului depinde de gradul de oxigenare al sângelui matern , de integritatea anatomo-functionala a placentei, de aportul adecvat de sânge arterial în spatiile intervilozitare.
CO exista , dar în concentratie mai mare în sângele fetal (46,84 cm³/%) fata de sângele matern (39,15 cm³/%).Directia de trecere va fi de la fat la mama. Cresterea concentratiei de CO în sângele matern, duce la trecerea inversa.Prin acelasi mecanism si alte substante gazoase volatile, absorbite de mama, trec cu usurinta prin filtrul placentar la fat.
Functia de nutritie
Se realizeaza prin : trecerea transplacentara a substantelor nutritive de la mama la fat si participarea activa a metabolismului unor substante. Glucidele, grasimile, ca si substantele proteice, sufera la nivelul placentei nu numai un proces de absorbtie si filtrare , ci si un proces complex de prelucrare digestiva, datorita enzimelor si fermentilor existenti la nivelul membranei metabolice vilozitare.
Functia de nutritie se caracterizeaza prin:
a) nutritia propriu-zisa.Transferul de glucide se face prin difuziune, cresterea glicemiei materne atragând cresterea glicemiei fetale. În acelasi timp placenta se manifesta ca organ de rezerva în care se gasesc acumulate depozite de glicogen ale organismului fetal, în special în prima perioada a dezvoltarii lui.
Apa si electrolitii ( Na+, K+, Fe+, Ca++, Cl-),trec de la mama la fat în virtutea legilor difuziunii, sângele fetal având o concentratie si densitate mult mai scazuta decât sângele matern.
Vitaminele B , C, D, A trec usor prin placenta ca si vitamina K naturala, cea sintetica fiind retinuta.
b) digestie, prin care enzimele (fermentii), produc o veritabila transformare a substantelor macromoleculare în micromoleculare ce pot sa treaca bariera placentara.
În ce priveste trecerea grasimilor , placenta lasa sa treaca lipide straine fara alegere. Ele sufera un proces de fosforilare si saponificare.
Transferul proteinelor se face sub forma de aminoacizi, proteide simple, dipeptide, din care apoi fatul îsi sintetizeaza proteine proprii deosebite de cele materne.
Functia excretorie
O serie de cataboliti, rezultati din metabolismul placentar, ca ureea, acidul uric, creatinina, trec în sângele matern tot prin difuziune si sunt excretati apoi prin rinichi, plamâni, tegumente.
Functia endocrina
Placenta este o glanda endocrina care sintetizeaza si secreta hormoni : estrogeni, gonadotrofine, hormon lactogen. Sinteza acestor hormoni are loc la nivelul epiteliului vilozitar, de unde sunt eliminati în torentul circulator pentru a mentine echilibrul biologic al sarcinii..
Gonadotrofina corionica placentara este sintetizata în mari cantitati în prima jumatate a sarcinii la nivelul citotrofoblastului, si se elimina prin urina femeii gravide.
Hormonul lactogen placentar este un proteohormon secretat în sincitiotrofoblast cu actiune somatotrofa, mamotrofa, luteotrofa, având efect antiinsulinic, si intervenind în sinteza steroizilor. Este excretat numai în sistemul circulator matern.
Estrogenii sunt sintetizati de placenta în sincitiotrofoblastm, din hormonii secretati de glandele suprarenale ale fatului. Sub forma estronei si estradiolului, o parte trec în circulatia materna, iar alta parte în circulatia fetala.. Sunt reactivanti pozitivi ai fibrei musculare uterine. miometru).
Progesteronul este secretat de palcneta, în sincitiotrofoblast, din colesterolul provenit din sângele matern. Scade rapid dupa nastere, sau dupa moartea intrauterina a fatului.Progesteronul este cel mai puternic reactivant negativ.
Secretia hormonilor corticoizi si androgeni nu a fost dovedita.
Hormonul tocogen placentar este necesar pentru contractia uterina. S-au pus în evidenta mai multi hormoni tocogeni ca : acetilcolina, serotonina, prostaglandinele etc.Alti hormoni pusi în evidenta în placenta : ACTH, TSH, relaxina, ocitocina, renina.
Functia de aparare
Placenta joaca un rol de filtru pentru microbi si toxinele lor.
Microbii si toxinele trec usor daca au o structura micromoleculara; daca au o structura macromoleculara sunt opriti de bariera placentara si nu pot invada fatul, decât în caz de lezare prealabila a epiteliului vilozitar. Placenta poate fi depasita de: spirochete ( numai dupa luna a III-a), toxoplasma, schizontii plasmodium, bacilul Koch numai exceptional, virusurile poliomielitei, rubeolei.
Anticorpii care au o structura macromoleculara, nu traverseaza placenta, ci numai grupul activ al lor. Anticorpul se recompune înapoia barierei placentare.Asa se explica imunizarea pasiva a fetilor pentru tetanos, difterie, scarlatina. Din saptamâna a 2-a, fatul îsi sintetizeaza anticorpi.
Hemaglutininele pot trece numai în unele cazuri bariera placentara: izoimunizarea anti-Rh sau anti-A.
Placenta este traversata de o serie de substante exogene si mai ales de medicamente ca: antitiroidienele de sinteza, sulfamidele hipoglicemiante, antihelminticile, antivitaminele K, antibioticile, androgenii, etc.Administrarea lor în sarcina este contraindicata.(7)
Functia de hemostaza a placentei
Localizarea sincitiotrofoblastului în contact cu sângele matern îi confera acestuia caracteristici ale celulelor endoteliale, exprimând factori cu rol de reglare a functiei de hemostaza în spatiul intervilozitar cum ar fi NOS (sinthaza endoteliala a oxidului nitric), endotelina-1 si trombomodulina.
Un rol major în realizarea functiei de hemostaza a placentei îi este rezervat Anexinei V. Suprafata apicala a sincitiotrofoblastului poseda situsuri de legare a anexinei V. Atasarea anexinei V la aceasta suprafata potential promotoare a reactiei de cascada ce duce la aparitia procesului de coagulare joaca un rol crucial în mentinerea fluxului sanguin de la nivelul spatiului intervilos ca si în procesul de implantare si placentatie.
MODIFICĂRILE DEGENERATIVE ALE PLACENTEI
Odata cu avansarea sarcinii, în ultimele luni, placenta sufera un proces de îmbatrânire. La nivelul vilozitasilor si vaselor se instaleaza treptat procesele degenerative considerate fiziologice: reducerea volumului si stromei vilozitare si producerea an exces de substanta fibrinoida, sub forma de depozite albicioase de diferite marimi, situate la suprafata sau în profunzimea tesutului placentar. Acesta, înglobând tot mai multe vilozitati pe care le scot din functie, reduc suprafata functionala a placentei.
La nivelul vaselor mici si mari se instaleaza un proces de scleroza si fibroza a peretilor vasculari, cu reducerea pâna la disparitie a lumenului vascular. Diminuând circulatia ele realizeaza infarcte si necroze ale masei vilozitare.
În stari patologice ale mamei : boli cardiovasculare , lues, nefropatii, instalarea acestor procese degenerative apar precoce si mult mai accentuat, ducând la nasteri premature si la moartea fatului în cavitatea uterina.( 7)
2. PLACENTA PRAEVIA
DEFINIŢIE . SCURT ISTORIC
Placenta praevia este definita ca insertia partiala sau totala a placentei pe segmentul inferior al uterului cu sau fara obstructia orificiului intern al canalului cervical
si reprezinta cauza cea mai importanta de hemoragie in partea a doua a sarcinii.
Aceasta insertie decliva predispune la decolarea prematura a cotiledoanelor mai jos situate urmata de hemoragii at in timpul sarcinii cât si a travaliului.
Multi autori considera ca denumirea de placenta praevia trebuie rezervata numai pentru varietatea numita totala sau centrala, aceasta fiind cu adevarat praevia (1)
Termenul de placenta praevia provine din latina si inseamna ''in fata''. Cu alte cuvinte placenta precede copilul , aflându-se intre acesta si colul uterin prin care urmeaza sa fie expulzat fatul.
Implantarea normala, la nivelul fundului cavitatii uterine, are scopul de a proteja placenta de fortele mecanice care insotesc retractia fibrelor miometriale ale segmentului inferior cu ocazia contractiilor uterine din ultima parte a sarcinii si din timpul travaliului.
Prin urmare, atunci când insertia placentei este normala, procesul de stergere si dilatare a colului nu intereseaza regiunea de implantare a placentei care poate ramâne functionala.
În practica se obisnuieste de foarte multe ori ca insertia placentei pe segmentul inferior sa fie etichetata sub denumirea de placenta jos inserata
Se pune deci in discutie placenta jos inserata când marginea inferioara a placentei se afla la o distanta de 8cm de orificiul intern al colului. Ezista insa cazuri fara sângerare si care nu sunt diagnosticate decât dupa expulzia placentei , când se constata ca orificiu de iesire al fatului prin membrane este situat la mai putin de 8-10 cm de marginea placentei.
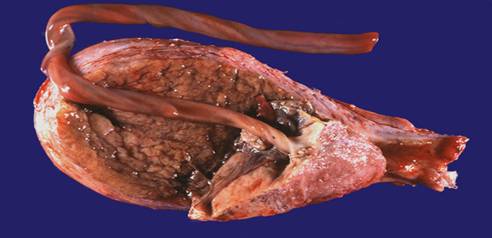
fig. 1 Placenta praevia
CLASIFICARE
În functie de raportul placentei cu orificiul intern al colului se deosebesc patru tipuri de placenta praevia ( fig.2 )
b) varietati exceptionale
ETIOLOGIE
Etiologia placentei praevia , continua sa ramâna nelamurita. Foarte probabil anomaliile endometriale aparute la marile multipare, în prezenta unor cicatrici uterine sau a fibromului uterin ar putea favoriza dezvoltarea trofoblastului intr-o zona mai joasa ( 4 )
Ce se poate afirma insa cu certitutide este existenta factorilor de risc :
MECANISMUL DE DECOLARE AL PLACENTEI
PRAEVIA
Mecanismul de decolare al placentei praevia este diferit in cursul sarcinii sau in travaliu. În timpul sarcinii decolarea placentei se explica prin teoria distensiei segmentului inferior, care se dezvolta într-un ritm foarte rapid in ultimele trei luni de sarcina, ritm ce nu poate sa fie urmat de placenta care este complet maturizata.
Ruperea acestui paralelism de crestere duce la decolarea placentei si hemoragie.
Primele hemoragii apar în urma dezlipirilor mici localizate la polul inferior al oului, cu rupura unor vase sanguine. Un rol important în producerea acestor hemoragii l-ar avea si compresiunea uterului, care devine tot mai accentuata, în masura cresterii sale, asupra venei cave inferioare.
În timpul travaliului decolarea placentei se face prin alte mecanisme. Exista teoria alunecarii care afirma, ca in timpul dilatarii si contractiei uterului, peretii segmentului inferior sunt trasi in sus, in timp ce continutul oului este împins în jos, imprimând placentei o miscare de alunecare în acelas sens cu clivarea caducii interutero-placentare.
Hemoragia , întotdeauna de origine materna, ar putea avea mai multe surse : spatiile inervilozitare placentare, lacunele sanguine deciduale din zona de decolare a palcentei, fisurile segmentului inferior.Sângerarea peretelui uterin în zona de decolare a palcentei este favorizata de lipsa retractiei miometrului la nivelul segmentului inferior în zona de insertie a placentei.
Hemostaza naturala în cazul placentei ramasa partial sau total aderenta este numai provizorie si insuficienta. Implantarea joasa a placentei determina modificari importante ale segmentului si colului si care sunt caracterizate prin vascularizatie bogata, imbibitie edematoasa si relaxare a miometrului, fenomene care predispun la hemoragii intense.
Uneori hemoragia provine din fisurile segmentului inferior a carui rezistenta este diminuata prin disociatia fibrelor musculare de catre vilozitatile coriale ce patrund în zonele care sunt mai puternic vascularizate.Aceste hemoragii apar de obicei in timpul travaliului datorita distensiei mari a istmului.
Aderentele anormale ale placentei praevia create prin implantarea vilozitatilor coriale în muschi explica cât e de fragil segmentul inferior, nedecolarea sau decolarea partiala a placentei, retentia cotiledonara si hemoragiile ulterioare delivrentei. Ele fac adesea dificila extractia artificiala a placentei si revizuirea cavitatii uterine si impun interventia chirurgicala mutilanta.( 1 )
ANATOMIE PATOLOGICĂ
Placenta praevia este în general neregulata ca forma si inegala ca grosime. Este larga, etalata, plata, mai subtire si mai extinsa decât în mod normal.Pe fata sa materna nergulata, se vad zone de marimi diferite având cotiledoane izolate hipoplaziate sau atrofiate si de aspect membranos .În alte cazuri placenta ia forma bilobata, ovalara
circumvalata, membranacee, anomalii datorate in mare parte leziunilor de endometrita ce preced sarcina. Pe suprafata materna se vor gasi depozite fibrinoase, iar în regiunile marginale orientate spre colul uterin se afla zone de atrofie si fibroza si focare vechi de hemoragie sau cheaguri recente datorate decolarilor repetate ale placentei
Modificarile histologice sunt frecvente si examenul microscopic arata adesea transformari conjunctive ale tesutului placentar, degenerari fibroase, grasoase, ale vilozitatilor, rupturi vilozitare.( 3 )
Membranele, mai ales în vecinatatea placentei sunt groase, rugoase , friabile, neregulate, rupându-se de nenumarate ori prematur .Vilozitatile coriale atrofiindu-se treptat spre periferia discului placentar, ele se continua cu membranele fara o limita neta de demarcatie
Insertia cordonului se face la marginea placentei , in apropierea orificiului intern al colului uterin , explicând astfel frecventa crescuta a procidentei de cordon care intuneca si mai mult prognosticul fetal in palcenta praevia..
Segmentul inferior al uterului nu va mai avea supletea obisnuita, ci va arata ingrosat, si asta datorita vascularizatiei exagerate, imbibitiei edematoase, si hemoragiilor interstitiale.
Placenta adera intim de miometru , vilozitatile coriale intricându-se cu fibrele musculare.
Aceste raporturi anormale între placenta si peretele uterin sunt caza hemoragiilor grave care apar dupa expulzia sau extractia palcentei.( 1 )
PATOGENEZĂ
Modalitati de insertie in dezvoltarea heterologica a trofoblastului explica dezvoltarea placentei praevia si variantele anatomo-clinice ale acestuia.
Exista trei categorii : placenta istmica primara
placenta istmica secundara
placenta praevia capsulara
- Placenta istmica primara rezulta din implantarea primitiva a oului in regiunea istmica.Dezvoltarea locala a placentei da nastere variantei centrale a placentei praevia ( trofoblastul acopera orificiul intern uterin si se dezvolta in regiunea istmica, mai târziu segment inferior) . Degenerarea centrala a trofoblastului prin lipsa de suport trofic vascular, in zona orificiului intern, unde nu se afla caduca vera da nastere placentei zonaria care se dezvolta in jurul segmentului inferior
- Placenta istmica secundara . Oul se grefeaza primitiv in regiunea corporeala dar in apropierea istmului: Conditii locale trofotropice detemina directia de dezvoltare placentara catre regiunea inferioara, realizând placenta praevia marginala si laterala.
- Placenta praevia capsulara : persistenta vilozitatilor coriale si în decidua reflectata care va fuziona cu decidua vera, vilozitatile continuând sa se dezvolte.
Dezvoltarea necorespunzatoare a deciduei segmentului inferior atât anatomic cât si biologic in ceea ce priveste grefa explica cantitatea imensa a aderentelor anormale ale placentei praevia.( 3 )
DIAGNOSTIC
DIAGNOSTICUL CLINIC
SEMNE sI SIMPTOME
a)antepartum
Hemoragia este simptomul de baza care domina intreg tabloul clinic.Are urmatoarele caractere : apare în ultimele trei luni ale sarcinii sau în travaliu ,poate fi usoara , moderata sau în cantitate mare,apare brusc, fara o cauza aparenta, este nedureroasa,sângele este rosu, viu, arterial provenind de la locul de insertie al placentei, de obicei survine noaptea,
este intermitenta cu faze de acalmie ce pot dura saptamâni .
De obicei hemoragia este cu atât mai precoce si mai abundenta, cu cât insertia placentei este mai joasa si riscul de prematuritate este mai crescut ( 6 ,7,8
Hemoragia poate fi sistata prin repaus absolut la pat si antispastice, si sa nu se mai repete pâna la nastere sau poate sa se reinstaleze, repetându-se devenind chiar grava si necesitând urgent interventie obstetricala.
Cu repetarea hemoragiei starea generala a gravidei se altereaza progresiv instalându-se o anemie secundara de intensitate variabila.
Gravitatea hemoragiei este direct proportionala cu gradul de apropiere al insertiei placentare de orificiul intern uterin, forma de insertie centrala fiind cea mai periculoasa.Cauza hemoragiei este dezlipirea placentei vicios inserate.
Prima hemoragie apare de regula dupa 29-32 saptamâni de gestatie .Episodul initial nu ameninta practic niciodata viata mamei si nu compromite decât foarte rar supravietuirea fetala.Insertiile joase care se manifesta printr-o hemoragie însemnata inainte de 20saptamâni au un prognostic foarte rezervat
Un alt simptom întâlnit in placenta praevia este ruperea prematura de membrane mai des întâlnita in formele hemoragice. Concomitent vom avea ca simptom si nasterea de feti prematuri într-un procent ridicat.
Semne generale
Hemoragia produsa de placenta praevia poate sa devina din ce în ce mai abundenta, si astfel sa influenteze starea generala a gravidei , manifestata prin paloare, puls accelerat, tensiune arteriala scazuta , si anemie secundara. ( 9 )
Semne fizice
a) La palparea abdominala, gasim uterul relaxat, abdomenul este moale, prezentatia este mai ridicata ( 8 )
b) tuseul vaginal indica un col uterin deviat de partea insertiei placentei, deoarece expansiunea elastica a segmentului inferior este posibila numai în portiunea de miometru dublata doar de membrane.În fundul de sac vaginal se simt uneori batai arteriale sincrone cu pulsul matern.
Tuseul vaginal trebuie sa fi blând si sub nici un motiv nu este permisa explorarea digitala intracervicala.
Când placenta acopera aria orificiului uterin vom gasi la tuseu o îngrosare locala a segmentului, ca o saltea interpusa între prezentatie si degetul care palpeaza ;e semnul saltelei
Examenul vaginal se face la început si in conditiile în care avem pregatite mijloace de reanimare, transfuzie, sala de interventie. Nu se va repeta decât exceptional.
c) la examenul cu valve vom gasi sânge în cantitati variabile, de culoare rosie si coaguli. În momentul consultatiei hemoragia poate fi mult redusa în comparatie cu situatia descrisa de pacienta, fapt ce nu trebuie sa ne determine sa minimalizam simptomul.
Colul îl vom gasi dilatat de diferite grade, în functie de momentul examinarii,în travaliu sau antepartum.
Înspectia si palparea colului trebuie facuta cu multa prudenta, mai ales când se exploreaza si canalul cervical pentru a nu precipita o hemoragie iminenta ( 1)
b) intrapartum
Hemoragia si aici continua sa fie pericolul de baza. Atunci când uterul se contracta, si colul se dilata, hemoragia va fi mai intensa. Hemoragia se va opri în urma angajarii prezentatiei , dupa ruperea membranelor.
Mecanica nasterii este dificila din cauza placentei jos situate care stânjeneste progresiunea fetala. Segmentul inferior si colul uterin sunt hiperemiate si friabile ( 7 )
Palparea abdomenului cauta prezentatia si partile fetale. În cazul în care regiunea cefalica este înalta si mobila este important sa ne asiguram daca presiunea pe mobilul fetal permite capului fetal sa se angajeze în filiera pelvigenitala.
Monitorizarea obstetricala cauta semnele de suferinta fetala : atunci când conditiile obstetricale par sa permita o nastere pe cale joasa, întotdeauna, înaintea efectuarii unei amniotomii, trebuie sa fie analizate eventualele modificari ale ritmului cardiac provocate prin presiunea exercitata asupra capului fetal angajat în canalul pelvian .O bradicardie grava arata o compresiune a cordonului datorita unui procubitus sau unei laterocidente.
O complicatie ce poate sa apara în unele cazuri în travaliu este procidenta de cordon ce agraveaza si mai mult prognosticul fetal
c) postpartum
Hemorgia este pericolul dominant, cauzata de :
DIAGNOSTICUL DIFERENŢIAL
Pentru un diagnostic diferential al sângerarii vaginale este interesant examenul sângelui vaginal pentru a putea aprecia existenta sângelui de origine fetala.
A . În timpul sarcinii
- hemoragia data de insertia istmica a trofoblastului este preupusa de cele mai multe ori ca produsa de avort, endometrite, mola, deciduoza de col, sarcina ectopica sau leziuni nedeterminate de sarcina : leziuni vulvo- vaginale, rupturi de varice vulvare, tumori benigne sau maligneale colului, sau hemoragia de origine urinara.
Problema diagnosticului diferential se pune în ultimele trei luni de sarcina:
A. FĂRĂ TRATAMENT
B. CU TRATAMENT
COMPLICAŢII
Pentru mama
Gravida este expusa in permanenta la hemoragii, în cursul sarcinii, intrapartum si postpartum. Complicatiile sunt legate de socul hemoragic, mortalitatea materna ridicata, afectiuni renale ( necroza tubulara acuta) sau necroza pituitara ( sindromul Shehan's), anemie, placenta acreta , abruptio placentae , ruptura uterina (segment inferior friabil) , infectii , tromboflebite, complicatiile operatiei cezariene.Infectiile sunt favorizate de prezenta locala a cheagurilor, de rezistenta generala scazuta, de ruperea prematura de membrane.(17),(3).
Rata înalta a nasterilor chirurgicale datorita placentei praevia cu hemoragie creste riscul matern în aceasta patologie care deseori se asociaza si cu transfuzii ce aduc înca alte riscuri. Asocierea placentei praevia cu aderente anormale a placentei duce deseori la obligativitatea histerectomiei de necesitate anulând sansa reproducerii viitoare
Pentru fat
Riscurile date de placenta praevia variaza de la minim pâna la risc vital.
Fatul poate sucomba prin anoxie înaintea declansarii travaliului, intrapartum sau la câteva ore sau zile de la nastere; poate surveni o întârziere de crestere (hipotrofie),sau poate avea un inalt grad de prematuritate, poate fi supus de mai multe ori unor manevre traumatizante pentru grabirea nasterii, este anemic prin pierderea sangvina din placenta fetala.
În travaliu, la coborârea prezentatiei se comprima placenta,proces prin care se reduce hemoragia dar creste pericolul hipoxiei la fat. Fatul poate comprima nu numai placenta ci si cordonul ombilical, ceea ce duce inevitabil la comprimarea copilului.
PROGNOSTIC
PROGNOSTIC MATERN
Mortalitatea
Prognosticul este favorabil daca gravida este tratata corespunzator si este depistata de la primul episod. Fiecare episod hemoragic poate declansa un travaliu prematur, determinând nasterea unui fat prematur, hipoxic, suferind cu viabilitate redusa (7)
Pacientele cu o placenta praevia totala tind sa aiba un grad mai ridicat de hemoragie in primele luni de gestatie, si o rata mai ridicata de mortalitate si morbiditate si o incidenta mai mare de repetare a episoadelor de sângerare , decât pacientele cu un alt tip de placenta praevia.
Principala cauza de moarte în placeta praevia o reprezinta hemoragia si socul, si fara un tratament eficient pericolul este mare.
Mortalitatea materna în România a scazut uluitor. Comparativ însa cu tarile din U.E, rata deceselor în rândul mamelor ramâne de aproximativ patru ori mai mare la noi adica 17 decese la 100.000 de nascuti vii.
Mortalitatea materna este unul din indicatorii care arata gradul de dezvoltare a unei tari.
Hemoragia reprezinta principala cauza a mortii. Repetarea hemoragiei , cantitatea de sânge pierdut, variatiile tensiunii arteriale, si alterarea starii generale, permit stabilirea unui prognostic.
Hemoragia e periculoasa, mai ales în timpul travaliului si al expulziei placentei, o hemoragie mare putând duce la anemie acuta mortala.Hemoragia întuneca si mai mult prognosticul daca se complica cu o infectie sau stare de soc. Infectia puerperala în placenta praevia este favorizata de prezenta cheagurilor, a plagii placentare, de tacturile vaginale repetate, eventualele traumatisme obstetricale, starea generala alterata. Infectia puerperala se poate manifesta prin septicemie mortala, pelviperitonita generalizata sau tromboflebita ( 1)
Placenta praevia reprezinta 2,6 % din mortile materne. 28,5 - 55,2 % din accidente pot fi evitate deoarece hemoragia ramâne principala cauza de deces. Prognosticul a fost ameliorat în special prin utilizarea transfuziilor de sânge si extractia prin cezariana.
Printre femeile ce au nascut prin operatie cezariana, mortalitatea materna este de patru ori mai mare decât printre femeile ce au nascut pe cale naturala
Morbiditatea
Morbiditatea materna ramâne crescuta în 20-60 % din cazuri. O anemie ascunsa este evidentiata în 13,5-32 % din cazuri : ea predispune la accidente infectioase sau trombembolice. Infectia ramâne frecventa 36,3 din cazuri cu febra si 21-26 % cu endometrita.Infectia uterina si difuzarea sub forma flegmonului ligamentului larg sau sub forma unei septicemii sunt favorizate de septicemii , ruptura prematura de membrane, cheaguri si fragmente necrotice de palcenta praevia centrala si de manevre obstetricale. Complicatiile trombembolice se observa în 1,5-6 % din cazuri: sunt grave în caz de cezariana asociata unui tablou de soc hemoragic.
Complicatiile tardive pot surveni la o distanta de hemoragie severa: anemie, si insuficienta renala, necroza antehipofizara, hepatita sau infectie cu HIV posttransfuzional.
PROGNOSTIC FETAL
Mortalitatea perinatala
În ceea ce priveste fatul prognosticul este mai rezervat decât cel al mamei. El sufera mult mai mult decât mama deoarece placenta praevia intervine ca un factor feticid; îl hraneste insuficient sau determina nasterea prematura.Cauzele suferintei fetale sunt legate de patologia sarcinii si patologia nasterii . În travaliu fatul poate muri prin asfixie, din cauza decolarii placentei sau procidentei cordonului.Asfixia fetala se asociaza mai frecvent cu prezentatia pelviana.(16)
Chiar când fatul s-a nascut viu, traumatismul obstetrical este greu de suportat de acesta.(9)
La o decolare de placenta de 1/4-1/5 din suprafata sa, fetii pot supravietui. Decolarile mai întinse duc la moartea fatului prin asfixie intrauterina.Fetii pot prezenta si grade diferite de anemie în cazul când pe lânga deschiderea spatiilor intervilozitare se rup si vilozitati coriale rezultând astfel si o hemoragie fetala.
În unele cazuri placenta poate fi dilacerata si copilul moare prin hemoragie fetala.(1)
Managementul modern a produs bune rezultate materne si fetale în placenta praevia dar conditia înca ramâne o urgenta si o potentiala cauza de moarte (19)
Morbiditatea neonatala
Morbiditatea copiilor proveniti din placenta praevia este crescânda.
Scorul Apgar la 1 minut este de 2 ori mai scazut decât în populatia generala, oricare ar fi vârsta gestationala, dar la 5 minute depresia neonatala nu este gasita decât la copiii cu o greutate sub 2500g
Principalele complicatii neonatale sunt detresele respiratorii prin imaturitate pulmonara ( 8-29%), icterele (13-17%), hipoglicemiile (1,3-6%), hipocalcemiile ( 8,8-19%). Nou nascutii sunt foarte des anemici, cei mai multi dintre ei fiind tratati conservator.
Riscul sechelelor neurologice nu este neglijabil convulsii neonatale, leucomalacie periventriculara). Aceste sechele sunt legate cel mai adesea de prematuritate si absenta autoreglarii circulatiei cerebrale a prematurului , dar este adevarat ca un anumit numar de leucomalacii periventriculare vizibile din a 3-a pâna în a 7-a zi a perioadei neonatale pot sa fie constituite în uter cu ocazia unui episod hemoragic grav. Un anumit numar de autori a raportat o incidenta crescuta a retardului de crestere intrauterina în cazul placentei praevia. Retardul de crestere se pare ca e mult mai frecvent în variantele centrale decât în variantele laterale si marginale. Malnutritia pare cu atât mai grava cu cât recidivele hemoragice sunt mai frecvente.
Malformatiile fetale sunt de 2-3 ori mai frecvente în cazul placentei praevia. Ele ating cel mai frecvent cordul fetal din cauza unei alterari a placentatiei, înaintea zilei a 45-a de sarcina.
TRATAMENTUL PLACENTEI PRAEVIA
Generalitati
Decizia terapeutica va depinde va depinde de cantitatea sângerarii, de starea generala a pacientei, de vârsta gestationala , respectiv de gradul de maturitate pulmonara fetala (5)
În cazul pacientelor cu placenta praevia tratamentul depinde de:
- felul sângerarilor, ce va influenza decizia de internare a gravidei în spital , necesarul de transfuzii sanguine si stabilirea perioadei de nastere
- starea generala de sanatate a mamei, de exemplu, prezenta anemiei în urma pierderilor masive de sânge
- maturizarea si conditia fizica a copilului. Atunci când este posibil nasterea este amânata pâna când maturarea pulmonara fetala este completa
- portiunea de cervix acoperita de placenta. Deoarece în timpul nasterii vaginale se pot produce sângerari masive, pentru placenta praevia se prefera nasterea prin cezariana.
Pacientele cu placenta praevia care nu sângereaza trebuie sa urmeze urmatoarele precautii:
- evitarea activitatilor fizice intense de genul alergarii sau a ridicarii unei greutati mai mari de 9 kg
- prezentarea de urgenta la medic în cazul sângerarilor
- prezenta unui telefon în apropiere tot timpul
avertizarea medicului examinator asupra faptului ca nu trebuie sa efectueze examinare pelvina
a
Conduita profilactica
Educatia sanitara prevede:
Conduita în spital
În hemoragii de mica importanta se recomanda:
Alegerea între nasterea imediata si tratamentul conservator
Cei patru parametrii fetali esentiali sunt vârsta gestationala (prematuritatea ), eventualele semne de suferinta fetala (prin anemie grava materna sau prin compresiunea cordonului ), proba unei participari fetale la hemoragia exteriorizata ( anemie fetala), si riscul traumatic al caii joase.
Cei cinci parametrii obstetricali care influenteaza alegerea sunt gradul hemoragiei, dimensiunea dilatarii cervicale, varietatea anatomica a placentei praevia, prezentatia fetala si starea membranelor
Nasterea va fi imediata în caz de hemoragii masive, hemoragii persistente (10-12 ore dupa internare), la femeile în travaliu dupa 36 saptamâni de gestatie, când nasterea prematura e inevitabila daca exista o hemoragie cu sânge fetal, daca apare o suferinta fetala pe cardiograma..
REANIMAREA MATERNĂ
Pacienta se pozitioneaza în decubit lateral cu un unghi de 15º si se instaleaza doua aborduri venoase. Pentru ameliorarea presiunii partiale a oxigenului atât la mama cât si la fat se asigura oxigenoterapia prin masca, cu un debit de 6-8 l/minut. Se restabileste volumul circulator rapid deoarece un soc prelungit risca sa altreze endoteliu vascular cu o pierdere suplimentara de lichid înspre compartimentul interstitial si pentru ca alterarea transportului activ al electrolitilor la nivel celular determina trecerea lichidului interstitial spre compartimentul intracelular.
Solutiile cristaloide (solutie de NaCl 1 % si solutie Ringer lactat), refac lichidul interstitial, dar volumele crescute necesare unei reanimari eficace fac sa scada presiunea osmotica si sa determine o coagulopatie de dilutie.Solutiile coloidale produc o expansiune plasmatica gratie unei întoarceri a lichidului interstitial înspre compartimentul intravascular (cea mai utilizata este soluîia de albumina 5%)
Pierderile sanguine trebuie sa fie compensate cât mai rapid prin masa globulara.
Transfuziile masive de sânge necesita un control obisnuit al factorilor de coagulare si al numarului de palchete sanguine. Scaderea lor determina administrarea de plasma proaspat congelata si de masa plachetara.
CEZARIANA
Cezariana este o interventie obstetrico-chirurgicala care consta în extragerea abdominala a fatului printr-o incizie a peretelui abdominal si segmentului inferior; urmeaza peritonizarea cu cu lamboul peritoneo-vezical si în sfârsit închiderea abdomenului
Îsi gaseste indicatia în placenta praevia asociata cu prezentatii vicioase la primipare, în placenta praevia cu col închis, nedilatabil, friabil sau la gravide cu cezariana în antecedente, în cazul hemoragiilor mari care n-au putut fi stapânite prin metode obstetricale, sau al hemoragiilor repetate cu alterarea starii generale si în cazurile cu suferinta fetala , în eclampsie si preeclampsie, dezlipire prematura de placenta normal înserata (21),(1)
Desi exista cazuri în care se apeleaza la cezariana pentru a salva viata mamei si a copilului (placenta praevia), exista si altele în care medicul sau femeia aleg cezariana pentru ca este mai la îndemâna pe considerente ca elimina frica sau o parte din problemele medicale caracteristice nasterii pe cale vaginala.
Desi cezariana a devenit o cale de nastere tot mai des întâlnita cu riscul mortii scazut, acesta este înca mai mare decat în cazul nasterii vaginale.
Motivele pentru care cezariana are aceasta rata a mortalitatii (2%), si cele pentru care pot apare multe complicatii dupa aceea, se datoreza procedurii chirurgicale care include atât incizia la nivelul abdomenului, cât si cea la nivelul uterului.
Operatia dureaza in general 45-50 minute, dar copilul va fi scos in primele 5-10 minute, restul minutelor fiind alocate cusaturilor la nivelul abdomenului si al uterului.
Înainte de efectuarea cezarienei, medicul se asigura ca pacienta are anestezia bine facuta. În majoritatea interventiilor anestezia este spinala (rahidiana) sau epidurala (peridurala), dar sunt cazuri speciale în care anestezia generala este preferata
Tehnica
- Parul abdominal si pubian va fi ras
- I se va pune mamei o perfuzie în vena pe care i se vor putea administra anestezice, medicamente pentru durere
- I se va pune o sonda urinara astfel încât urina se va colecta într-o punga de plastic, vezica urinara trebuie sa fie goala în timpul operatiei, aceasta sonda se mentine în vezica înca 6-24 ore dupa cezariana.
- I se va administra oxigen pe masca
- Se vor recolta analize de sânge si urina
- Dupa ce pacienta este anesteziata se face o incizie pe piele de lungime egala cu distanta de la încheietura mâinii pâna la vârful degetului inelar. În majoritatea operatiilor incizia se face orizontal, chiar deasupra liniei parului pubian, deoarece se vindeca, si arata mai bine, si provoaca mai putina durere mamei.
- Dupa intrarea în uter, cu o taietura mai mare putin decât capul copilului, acesta este apucat cu grija, iar moasa apasa pe uter si copilul este eliberat prin incizia facuta.
- Cordonul ombilical este prins si taiat iar copilul este dat asistentei sau neonatologului.
- Ginecologul elimina apoi placenta, coase uterul, inspecteaza ovarele si trompele, apoi pune la loc diferitele straturi de tesuturi, apoi coase sau capseaza pielea.(fig.4)
- Pacienta poate primi injectie cu ocitocina combinata cu o doza de perfuzii care ajuta uterul sa se contracte în vederea opririi sângerarii si uneori în vederea prevenirii infectiilor, se administreaza si antibiotice.
Uterul este un organ mare muscular, irigat de o cantitate imensa de sânge de aceea orice incizie asupra lui poate duce la hemoragii puternice.
Unele femei au nevoie de tansfuzie de sânge pe perioada cezarienei altele , au nevoie de histerectomie pentru a le salva viata.
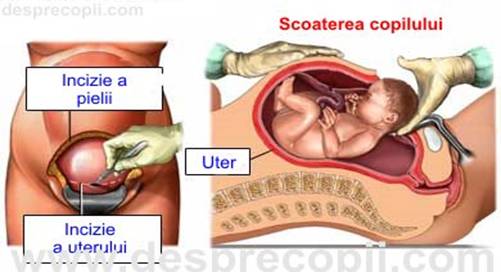
fig.4. cezariana
Recuperarea dupa cezariana
în spital
- dupa ce operatia va fi terminata, mama va fi dusa pe sectia de terapie
- pentru câteva ore va fi supravegheata atent, urmarindu-i-se atent functiile vitale
- fundul uterin va fi masat frecvent pentru a determina contractii ale uterului care au rolul de a diminua sângerarile
- perfuziile si sonda urinara vor fi scoase dupa 24 ore de la interventia chirurgicala.
- dieta va începe progresiv cu lichide pâna când mâncarea normala va fi tolerata.
- constipatia va fi prevenita introducând fibre în dieta si numai daca este nevoie va folosi laxativ (20)
- va fi asistata la ridicarea din pat dupa 8-12 ore de la operatie
- este încurajata sa tuseasca frecvent, si sa respire adânc, pentru ca aceasta ajuta la prevenirea pneumoniei, si la eliberarea gazelor intestinale
- remedierea include luarea medicamentelor anti-gazoase si al analgezilor, precum si plimbatul
- se recomanda o baie în primele 8-10 ore dupa operatie
- multe pacinte sunt externate dupa 3-5 zile de la interventia chirurgicala , depinzând de ecuperare, de preferinta medicului si de limitele asigurate
Recuperarea
b) la domiciliu
Complicatiile cezarienei
Covalescenta in urma unei nasteri prin cezariana este mai îndelungata decât dupa o nastere pe cale vaginala deoarece este vorba de o interventie chirurgicala
Cezariana implica de asemenea un numar mai mare de riscuri
1. Complicatiile care pot afecta fatul
- probleme respiratorii.Copiii nascuti prin cezariana sunt mai predispusi aparitiei unei dificultati in respiratie, care se manifesta prin accelerarea anormala a frceventei respiratorii în primele zile dupa nastere (tahipnee)
- leziuni ale fatului.Desi foarte rar, mici taieturi ale fatului se pot produce în timpul operatiei prin cezariana.
2. Complicatii care pot afecta mama
- inflamarea si infectarea membranei uterine. Aceasta afectiune poarta denumirea de endometrita si se manifests prin febra, frisoane, dureri de spate, secretii vaginale urât mirositoare si dureri uterine. Tratamentul consta în administrarea de antibiotice
- hemoragie puternica . În timpul unei sarcini prin cezariana, se pierde o cantitate mare de sânge, de 3 ori mai mult decât în cazul nasterii pe cale vaginala.
- infectii ale tractului urinar. Infectiile vezicii urinare sau ale rinichilor sunt posibile complicatii ale cazarienei
- reducerea frecventei scaunelor.Interventiile chirurgicale abdominale pot creste timpul de tranzit prin intestinul gros.Unele medicamente analgezice pot accentua aceasta problema ducând la constipatie
- reactiile alergice la anestezicul local folosit în timpul operatiei de cezariana
- aparitia trombilor venosi în special la nivelul gambelor sau la nivelul organelor pelviene .Este de 3-5 ori mai ridicat în cazul cezarienei decât în cazul nasterii pe cale vaginala
- infectia dupa incizie .Infectarea zonei dupa incizie este o complicatie posibila a nasterii prin cezariana.
Nasterea
Nasterea pe cale vaginala se va face doar exceptional, daca:
- placenta este praevia laterala , prezentatia este craniana, angajata, colul este matur, si pacienta nu sângereaza
- placenta este marginala, fatul este mort sau neviabil, si nu avem o hemoragie importanta , evident cu o monitorizare foarte atenta a modului în care se modifica pozitia placentei pe durata dilatarii
- travaliul este în derulare si nu avem suferinta fetala sau hemoragie.(
Celelalte varietati de placenta praevia vor reprezenta indicatii de sectiune cezariana.(4)
Perioadele nasterii :
1.perioada de dilatare
- la începutul dilatarii contractiile uterine sunt mai putin intense, dureaza 20-25 secunde, si apar la intervale mai mari de 8-10 minute, apoi se întetesc ajungând la 2-3 minute si dureaza 50- 60 secunde sau mai mult;punga apelor se rupe spontan, colul uterin se dilata treptat , si prezentatia progreseaza treptat
- durata perioadei de dilatatie este de aproximativ 10-14 ore la primipare si de 4-6 ore la la multipare
2. perioada de expulzie a fatului
- prin angajare la stâmtoarea inferioara
- durata de expulzie a fatului la primipare este de 1-11/2ore si de 20-30 minute la multipare
3. perioada de expulzie a placentei
- eliminarea placentei si a membranelor dureaza cel mult 2 ore si în 90-95% din cazuri ; în unele cazuri se pot ivi complicatii grave, mai ales hemoragii care reclama asistenta de urgenta
- este perioada posibila a hemoragiilor prin resturi placentare, atonie uterina, leziuni de parti moi, rar fibrinogenemie
- este perioada de supraveghere atenta a parturientei.(21)
Tratamentul conservator
Tocoliza
Accelerarea farmacologica a maturitatii pulmonare fetale
Conduita în momentul delivrentei si în postpartum
Delivrenta poate fi dirijata prin administrare de uterotone-oxistin sau ergomet- din momentul degajarii umarului anterior.
Delivrenta poate fi usurata prin injectarea într-o vena ombilicala, dupa clamparea cordonului, a 20 UI oxitocin în 50 ml ser fiziologic.
Daca o hemoragie apare înaintea expulziei placentei, trebuie sa recurgem la o delivrenta artificiala urmata de verificarea cavitatii uterine. În cazul unei placente acreta se prefera renunaarea la decolarea placentei care ar risca agravarea hemoragiei. La o multipara se recomanda histerectomia.
În cazul dorintei pentru alte sarcini si în absenta hemoragiei se adopta tratamentul conservator sub antibioterapie masiva, în asteptarea involutiei placentare care poate fi spontana sau provocata cu metotrexat.
Hemoragia dupa delivreta: se face controlul manual al cavitatii uterinem eventual tamponament local în zona segmentului inferior ( temporar sau în caz de transport , sub supraveghere permanenta)(3)
|