LIMFADENECTOMIA CERVICALÃ. CONTROLUL CHIRURGICAL AL EXTENSIEI REGIONALE A CANCERULUI DE LARINGE
Cel mai important factor de prognostic în carcinomul cãilor aero- digestive superioare este reprezentat de statutul ganglionilor limfatici.
Prezenta metastazelor ganglionare cervicale reduce supravietuirea în comparatie cu pacientii care nu prezintã metastaze.
Invazia extracapsularã în cazul metastazelor cervicale reduce rata de supravietuire cu 60% (Johnson 1985).
Scopul tratamentului în caz de metastaze ale ganglionilor cervicali este reprezentat de controlul regional al bolii.
Desi micrometastazele si metastazele de mici dimensiuni pot fi controlate si prin radioterapie, chirurgia rezolvã problema din punct de vedere terapeutic dând în acelasi timp o vedere clarã asupra eventualei extinderi regionale a bolii si a gradului acestei extinderi.
În cadrul circulatiei limfatice laringiene distingem reteaua de origine si trunchiurile colectoare.
Planul superficial cuprinde totalitatea mucoasei laringiene, dar densitatea acestei retele variazã în functie de fiecare etaj laringian.
În regiunea supragloticã reteaua este extrem de densã prezentând capilare voluminoase în special la nivelul marginii libere a epiglotei, a benzilor si a ventriculilor Morgagni. Reteaua se continuã cu cea a sinusului piriform. În regiunea gloticã reteaua este slab dezvoltatã, marginea liberã a corzilor vocale fiind total lipsitã de limfatice. Numai la nivelul comisurilor se remarcã prezenta câtorva capilare.
La nivelul subglotei reteaua are o dezvoltare medie, capilarele drenând în jos si în afarã si stabilind anastomoze cu reteaua superficialã a traheei.
Retelele limfatice supra si subglotice sunt practic independente, comunicarea realizându-se numai la nivelul comisurii posterioare.
În planul profund al retelei limfatice relatiile între diferite etaje ale laringelui sunt influentate nu atât prin densitatea retelei limfatice cât prin existenta sau nu a barierelor anatomice. Se constatã izolarea totalã a spatiului Reinke de limfaticele profunde ale hemilaringelui cores 333j96d pondent care prezintã o "continuitate verticalã transgloticã". De asemenea, trebuie subliniatã separarea netã a limfaticelor profunde ale celor douã hemilaringe la nivelul ventriculului Morgagni contrastând cu unitatea subglotei.
Limfaticele profunde subglotice sunt independente de omologii lor traheali în raport cu marginea inferioarã a cartilajului cricoid.
Trunchiurile colectoare se alãturã arterelor. Existã trei pediculi:
Fig. 1 Pediculii vasculo-nervosi ai laringelui
De remarcat:
unitatea de drenaj a retelei supraglotice cãtre lantul ganglionar jugular;
sãrãcia retelei limfatice la nivelul corzilor vocale;
pluralitatea colectorilor la nivelul regiunii subglotice.
Timp de aproape 40 de ani clasificarea ganglionilor cervicali unanim acceptatã a fost cea stabilitã de Rouviere în 1938. Aceastã descriere pe baze pur anatomice s-a dovedit a fi greu de utilizat în practica clinicã.
În 1981 Shah a propus o clasificare simplificatã adoptatã de serviciul de chirurgie cervico-facialã a Centrului memorial de Cancer Sloan-Kettering din New-York. Principalul avantaj al acestei clasificãri este de a defini "nivelele ganglionare" pe baza unor repere anatomice fixe stabilite pornind de la limitele chirurgicale ale evidãrii cervicale radicale.
În momentul în care s-a pus problema standardizãrii terminologiei evidãrilor cervicale diferitele clasificãri propuse s-au bazat pe conceptul enuntat de Shah al "nivelelor ganglionare". Dintre clasificãri cea a Academiei Americane de ORL-Chirurgie a Capului si a Gâtului (AAO-HNS) si cea a American Joint Comitee in Cancer (AJCC) s-au impus ca referintã.
Aceste clasificãri definesc limitele diferitelor nivele ganglionare si terminologia standardizatã a evidãrilor cervicale.
Clasificarea AAO-HNS divizeazã teritoriile ganglionare cervicale în 6 nivele la care unii autori adaugã un al saptelea nivel - grupul ganglionar mediastinal superior - care nu tine propriu zis de regiunea cervicalã, dar care este intim legat de aceasta prin dinamica invaziei metastatice regionale a cancerelor cãilor aero-digestive superioare.
Anumite nivele sunt subdivizate în subnivele A si B. Aceastã diferentiere introdusã ulterior aduce un plus de precizie descriind spatiile celulo-ganglionare prezentând un profil de invazie propriu în cadrul unora dintre nivelele ganglionare.
Fig. 2 Limfaticele laringiene.
Nivelul I - cuprinde ganglionii situati sub osul hioid si pântecele anterior al muschiului digastric, dedesubtul ramurii orizontale a mandibulei. Acest nivel este divizat în douã subgrupe:
Fig. 3
Nivelul II cuprinde ganglionii limfatici din jurul portiunii superioare a venei jugulare interne si portiunea superioarã a nervului spinal accesoriu, întinzându-se de la baza craniului pânã la bifurcatia arterei carotide si pânã la osul hioid. Limita posterioarã este datã de marginea posterioarã a muschiului sterno-cleido-mastoidian, iar limita anterioarã este datã de limita lateralã a muschiului.
Acest nivel este divizat în douã subgrupe:
Nivelul III: grupul ganglionar jugular mijlociu.
Este constituit din ganglioni limfatici din jurul treimii medii a venei jugulare interne de la marginea inferioarã a nivelului II pânã la nivelul muschiului omohioidian si marginea inferioarã a cartilajului cricoid. Limitele anterioare si posterioare sunt aceleasi ca si pentru nivelul II. Limita anterioarã este constituitã de marginea medialã a arterei carotide primitive corespunzând de asemenea marginii laterale a musculaturii prelaringiene.
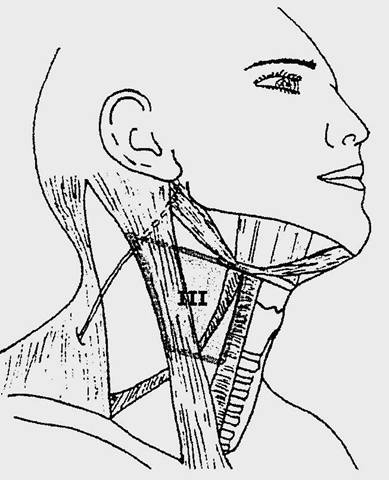
Fig. 5
Nivelul IV - cuprinde ganglionii limfatici din jurul treimii inferioare a venei jugulare interne, de la marginea inferioarã a nivelului III pânã la claviculã. Limitele anterioare si posterioare sunt aceleasi ca pentru nivelele II si III. Limita posterioarã este aceea a marginii posterioare a muschiului sterno-cleido-mastoidian corespunzând planului de disectie chirurgicalã de-a lungul ramurilor plexului cervical superficial.
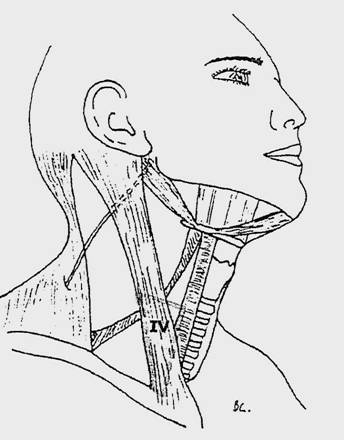
Limita medialã care îl separã de nivelul VI este constituitã de marginea medialã a arterei carotide primitive, corespunzând de asemenea marginii laterale a musculaturii prelaringiene.
Nivelul V - cuprinde ganglionii limfatici situati în jurul portiunii inferioare a nervului spinal accesoriu si de-a lungul vaselor cervicale transversale.
Este cuprins în triunghiul posterior alcãtuit de marginea anterioarã a muschiului trapez, marginea posterioarã a muschiului sterno-cleido-mastoidian în spatele planului ramurilor senzitive ale plexului cervical si marginea superioarã a claviculei.
Acest nivel este divizat în douã subgrupe:
Fig. 7
Nivelul VI - grupul ganglionar al compartimentului central cervical. Cuprinde ganglionii limfatici din spatiul prelaringian, pretrahleal (delfian), paratraheal (laringeal inferior) si santul traheo-esofagian. Se întinde de la nivelul osului hioid la incizura suprasternalã între cele douã carotide.
Fig. 8
Nivelul VII - grupul ganglionar mediastinal superior - cuprinde ganglionii limfatici din mediastinul antero-superior si santul traheo-esofagian.
Ganglionul delfian dreneazã laringele, în timp ce ganglionii limfatici din santul traheo-esofagian dreneazã laringele subglotic, hipofaringele si esofagul cervical.
Ganglionii limfatici din mediastinul antero-superior servesc ca bazin limfatic pentru structurile anatomice din compartimentul central cervical.
Riscul metastazelor ganglionare depinde de localizarea, mãrimea, stadiul T al tumorii primare. Pentru tumorile laringiene riscul creste în functie de situatia tumorii, fiind minim la tumorile situate în centrul tractului aero-digestiv (corzile vocale) si maxim în periferie (peretele faringian lateral).
Cu alte cuvinte, riscul creste progresiv, mergând de la corzile vocale la falsele corzi vocale, plicile ariepiglotice, sinusul piriform, peretele faringian.
Carcinoamele slab diferentiate prezintã un risc de metastazare mai ridicat decât cele bine diferentiate.
Leziunile glotice propriu zise metastazeazã rar în conditiile în care nu este invadat cartilajul sau nu se produce extensia supragloticã.
În situatia în care carcinomul este situat deasupra conusului elastic, incidenta metastazelor ganglionare este sub 2%. si în cancerul glotic se poate stabili o relatie directã între extinderea leziunii primare si frecventa metastazelor ganglionare.
Daly gãseste o frecventã a metastazelor ganglionare de 5% la pacientii cu cancer glotic T1, 8% la cei cu T2 si 15% la cei cu T3.
si în cancerul supraglotic s-a putut evidentia o corelatie între extinderea leziunii primare si frecventa metastazelor ganglionare.
Lindberg, pe o statisticã de 267 de cazuri, gãseste în caz de T1 un procent de 39% metastaze ganglionare, în timp ce în caz de T3 si T4 procentul ajunge la 65%.
Shah, pe o statisticã de 352 cazuri, gãseste în caz de T1 metastaze ganglionare în proportie de 40%, în caz de T2 în proportie de 42%, în caz de T3 în proportie de 55%, iar în caz de T4 în proportie de 65%.
Lutz (1990) aratã cã în caz de cancer supraglotic, riscul metastazelor ganglionare controlaterale nu depinde de localizarea tumorii. Metastazele controlaterale au fost observate cu aceeasi frecventã în cancerele interesând epiglota medianã cu a celor cu interesarea unilateralã a plicilor ariepiglotice.
Metastazele în caz de cancer subglotic sunt în relatie directã cu gradul de invazie si de penetrare a conusului elastic.
Penetrarea conusului elastic duce la interesarea glandei tiroide si a ganglionilor paratraheali si mediastinali superiori (nivelele VI si VII).
În cancerele subglotice metastazele în lantul ganglionilor limfatici jugulari pot fi considerate ca o zonã de metastazare secundarã. Dacã în cancerul subglotic metastazele la nivelul ganglionilor paratraheali ajung la 65% din totalul cazurilor, metastazele ganglionare în lantul jugular variazã dupã autori între 4% si 9%. Din aceastã cauzã la acest grup radioterapia postoperatorie este obligatorie. Carcinoamele transglotice reprezintã o zonã de trecere între carcinoamele supraglotice si carcinaomele glotice adevãrate, putând fi definite ca tumori care intereseazã atât corzile vocale adevãrate, cât si falsele corzi vocale, ceea ce indicã frecvent posibilitatea extinderii tumorii în spatiul paraglotic care se poate asocia cu extensia subgloticã si infiltratie tumoralã a cartilajului.
În carcinoamele transglotice se indicã limfadenectomia cu îndepãrtarea ganglionilor din statiile II - VI.
În cazul evidentierii prin mijloace clinice sau paraclinice a prezentei metastazelor ganglionare, limfadenectomia se impune ca modalitate de control regional al afectiunii. Aspectele ganglionare afectând prognosticul tin de volumul ganglionilor metastatici, numãrul ganglionilor implicati si localizarea acestora.
Interesarea ganglionilor limfatici latero-cervicali sub nivelul cricoidului, are repercusiuni nefavorabile în ceea ce priveste prognosticul, în special interesarea nivelului IV si V. De asemenea elementele de prognostic nefavorabil sunt reprezentate de ruptura capsulei ganglionare, infiltratia perivascularã si perineuralã ca si de prezenta de embolizãri tumorale în limfaticele regionale.
Tratamentul standard adresat ganglionilor cervicali în caz de cancer laringian a fost reprezentat în cea mai mare parte a secolului XX de disectia cervicalã radicalã. În cadrul acestui tip de interventie pe lângã rezectia tuturor celor cinci statii ganglionare limfatice latero-cervicale se procedeazã si la sacrificarea venei jugulare interne, a muschiului sterno-cleido-mastoidian si a nervului spinal accesoriu.
Sacrificarea nervului spinal accesoriu dã tulburãri ale functionalitãtii umãrului. Ligatura unilateralã a venei jugulare interne nu induce nici un fel de consecinte cerebrale. Riscul edemului cerebral este important în situatiile în care ligatura este bilateralã. Presiunea intracranianã urcã rapid dupã ligatura ambelor vene jugulare, atingând câteodatã 30 mm Hg, hipertensiunea intracranianã fiind însotitã de obicei de hipertensiunea arterialã. Progresiv acesti pacienti dezvoltã un edem facial voluminos care retrocedeazã în câteva sãptãmâni. Din acest motiv evidarea ganglionarã radicalã clasicã nu se poate efectua în aceeasi sedintã bilateral, evidarea controlateralã efectuându-se dupã un interval de 3 luni. În caz de instalare a edemului cerebral, pacientul este pus în pozitie sezândã, evitând miscãrile de rotatie ale capului care cresc presiunea intracranianã si beneficiazã de tratamentul medical clasic al edemului cerebral.
Dupã evidãri functionale chiar, vena jugularã internã se trombozeazã în 30% din cazuri, cel mai frecvent în contextul unei infectii a plãgii.
În situatia în care pacientul a fost supus unei evidãri ganglionare radicale controlaterale, ocluzia jugularã devine bilateralã. Toleranta cerebralã în situatia acestor ocluzii venoase în doi timpi este cel mai adesea bunã.
Datoritã urmãrilor negative induse de evidarea ganglionarã radicalã clasicã se practicã variante mai putin extinse ale controlului regional cervical, cunoscute sub numele de evidãri conservatoare sau functionale.
Conceptul de disectie functionalã cervicalã în cancerele epiteliului cãilor aero-digestive superioare a fost enuntat pentru prima datã de Bocca si Suarez la mijlocul anilor 1960, care au arãtat cã pe de o parte limfadenectomia cervicalã radicalã nu rezolvã întotdeauna problema controlului loco-regional al bolii, numãrul recurentelor locale dupã interventie mentinându-se ridicat, iar pe de altã parte se pot obtine rezultate similare cu proceduri mai putin radicale, care sã nu fie grevate de urmãri negative iatrogene.
Din aceastã cauzã, la ora actualã, indicatiile disectiei ganglionare radicale clasice s-au redus foarte mult si sunt reprezentate numai de:
N3;
Boalã metastaticã recurentã pe un gât anterior iradiat;
Interesarea tegumentarã de cãtre boala metastaticã;
Invazia extraganglionarã cu interesarea nervului spinal accesoriu si/sau a venei jugulare interne.
Evidarea ganglionarã radicalã modificatã este de mai multe tipuri:
evidare radicalã modificatã tip I (pãstreazã în mod selectiv nervul spinal accesoriu);
evidare radicalã modificatã tip II (pãstreazã în mod selectiv nervul spinal accesoriu si muschiul sterno-cleido-mastoidian, dar sacrificã vena jugularã internã);
evidare radicalã modificatã tip III (pãstreazã nervul spinal accesoriu, vena jugularã internã si muschiul sterno-cleido-mastoidian).
Având în vedere cã evidarea ganglionarã radicalã (fie ea si conservatoare sau functionalã) este urmatã de un procent ridicat de morbiditate reprezentat de complicatii postoperatorii precoce (probleme legate de actul anestezic, hemoragii, infectii, fistule limfatice, necroze cutanate, leziuni nervoase), cât si la distantã (cicatrici inestetice, dureri cervicale, dureri de umãr), tendinta ultimelor decenii este de a se renunta la evidarea radicalã ganglionarã si de a practica o evidare ganglionarã selectivã, respectiv disectia teritoriului jugularei (disectia cervicalã antero-lateralã) care se adreseazã statiilor ganglionare II, III si IV.
Acest lucru este posibil datoritã faptului cã diseminãrile metastatice la nivelul diferitelor etaje laringiene se fac în mod secvential si predictibil Shah, Candela, Buckley, Byers au arãtat pe baza studiilor efectuate cã metastazarea limfaticã în cancerul de laringe se realizeazã la nivelele II - IV.
Skolnik a demonstrat cã ganglionii limfatici spinali accesorii sunt foarte rar interesati în procesul de metastazare în cancerul laringian si pot fi crutati în cursul limfadenectomiei.
Chapela (2002) a gãsit rezultate comparabile privind controlul regional în caz de ganglioni N+ folosind limfadenectomia selectivã urmatã de radioterapie, în comparatie cu disectia cervicalã radicalã urmatã de radioterapie.
Într-un studiu retrospectiv pe o perioadã de 25 de ani, Muzaffar, la pacienti cu cancer al cãilor aero-digestive superioare la care interventiei chirurgicale adresate tumorii i s-au asociat limfadenectomie si radioterapia postoperatorie, a gãsit o ratã de recurentã de 3,3% în caz de disectie cervicalã selectivã si de 5,2% în caz de limfadenectomie radicalã sau modificatã, cu o ratã de supravietuire de 80% în caz de limfadenectomie selectivã fatã de 64% în caz de limfadenectomie radicalã
În situatiile în care la nivelele ganglionare II - IV nu sunt prezente metastaze este cu totul improbabil sã avem metastaze la nivelele I sau V, fapt ce ne permite sã apelãm la limfadenectomia selectivã.
Excizia ganglionarã trebuie efectuatã monobloc si vom marca nivelele ganglionare pe piesa operatorie pentru examenul histopatologic, iar în caz de limfadenectomie bilateralã tot pentru examenul histo-patologic vom preciza cãrei pãrti a zonei latero-cervicale (dreapta sau stânga) îi apartin ganglionii.
Atitudinea ulterioarã fatã de pacient va fi precizatã de examenul histo-patologic al piesei operatorii.
Indicatiile radioterapiei postoperatorii sunt date de:
prezenta de leziuni reziduale dupã limfadenectomie;
invazia extracapsularã a bolii metastatice;
multipli ganglioni pozitivi la nivelul gâtului;
invazia tumoralã perivascularã si perineuralã;
prezenta de embolizãri limfatice, invazia nervilor cranieni.
În aceste situatii radioterapia postoperatorie întãreste rata controlului regional. O problemã de mare actualitate o reprezintã controlul extensiei regionale la pacientii cu tumori laringiene care în urma examenului clinic si paraclinic sunt catalogati ca fiind N0.
De-a lungul timpului, o serie întreagã de autori au subliniat valoarea limitatã a examenului clinic în aprecierea existentei metastazelor ganglionare.
Bocca (1983) a apreciat statusul limfatic la 407 pacienti cu cancer supraglotic care au beneficiat de limfadenectomie bilateralã. 12% din pacienti apreciati clinic N0 prezentau metastaze. 22 din 62 de pacienti apreciati clinic N1 erau falsi pozitivi fãrã evidentã histologicã de metastaze cervicale.
Snyderman (1985) gãseste cã 20% din pacientii cu cancer supraglotic apreciati clinic N0 prezentau la examenul histologic metastaze, iar jumãtate dintre acestia prezentau invazie extracapsularã. Invazia extracapsularã este mult mai frecventã decât se crede de obicei, are un impact negativ asupra prognosticului afectiunii si de aceea trebuie cãutatã cu atentie la examenul histo-patologic.În ultimii 10 ani, perioadã în care s-a acordat o atentie deosebitã evidentierii acesteia în prezenta metastazelor ganglionare, invazia extracapsularã a fost gãsitã în 90% din cazuri. Mira (2002) analizeazã 91 de pacienti cu cancere aero-digestive superioare care clinic se prezentau N0 si cãrora li s-a practicat limfadenectomie selectivã. Au fost gãsiti 11% ganglioni pozitivi din care 42% prezentau invazie extracapsularã.
Nivelul general de recidivã a fost de 12%. Utilizarea computerului tomograf sau a rezonantei magnetice în scopul diagnosticãrii metastazelor ganglionare cervicale nu a reusit sã reducã rezultatele fals negative decât cu 10%, iar rezultatele fals pozitive cu 5%. La ora actualã, examenul clinic si examenele paraclinice chiar folosind aparaturã ultramodernã subevalueazã din punct de vedere al metastazelor ganglionare, 10-20% din cazurile patologic pozitive fiind clasate ca N0.
Tratamentul efectiv al ganglionilor cervicali în situatia de N0 pe baza examenelor clinice si paraclinice rãmâne încã o problemã deschisã. O serie de autori (Weissler 1994, Brekel 1996) considerã cã limfadenectomia selectivã în situatia de N0 ar trebui fãcutã când riscul de metastazare ganglionarã depãseste 15-30%. Existã date statistice care aratã riscul de metastazare ganglionarã în functie de localizarea si mãrimea tumorii. În practicã, aceastã tehnicã se adreseazã cu precãdere cancerelor supraglotice, cancerele glotice prezentând exceptional un nivel de metastazare atât de ridicat, iar în cancerele subglotice metastazele se produc de obicei la nivelele VI si VII, în situatia acestora, metastazarea latero-cervicalã fiind o cale secundarã si lipsitã de importantã.
Atitudinea noastrã de principiu constã în efectuarea limfadenectomiei selective bilaterale în toate cazurile de cancer de laringe cu exceptia cancerelor situate pe treimea medie a corzii vocale, cu pãstrarea mobilitãtii cordale.
Pe lângã asigurarea unui foarte bun control regional, aceastã atitudine ne permite sã stabilim cu precizie situatia la nivelul ganglionilor limfatici cervicali, ceea ce permite un diagnostic corect din care sã rezulte o atitudine terapeuticã corespunzãtoare.
Publicatii recente au atras atentia asupra numãrului ridicat de micrometastaze la nivelul ganglionilor de mici dimensiuni.
Clinic, definita micrometastazelor de la nivelul ganglionilor cervicali este datã de prezenta unor metastaze care nu pot fi detectate la examinarea de rutinã microscopicã cu ajutorul coloratiei cu Hematoxilin-Eosinã, dar care pot fi ulterior identificate cu ajutorul unor tehnici histo-patologice mai sensibile.
Ferlito (2001) defineste micrometastazele ca depozite tumorale sub dimensiunea de 2-3 mm, în interiorul unui ganglion.
Semnificatia prognosticã a micrometastazelor în cancerul cãilor aero-digestive superioare nu este pe deplin lãmuritã. Woolgar sugereazã cã evolutia pe termen scurt a pacientilor cu cancer al cãilor aero-digestive superioare cu micrometastaze este asemãnãtoare cu a celor fãrã metastaze detectabile.
Cu toate acestea, în studiul lui Woolgar, procentul pacientilor decedati de sau cu cancer a fost similar în lotul cu pacienti cu micrometastaze si la cei cu metastaze evidentiabile clinic. Studii asupra cancerului esofagian au arãtat cã evidentierea micrometastazelor reprezintã un factor de predictie semnificativ în ceea ce priveste recurenta tumoralã. De asemenea, pacientii (N-), la examinarea histo-patologicã de rutinã, dar N+ în urma examinãrilor specifice prin imunohistochimie au avut o evolutie similarã cu a pacientilor gãsiti (N+) în cadrul examinãrilor histo-patologice ganglionare, folosind metodologia clasicã.
Micrometastazele sunt mult mai frecvente decât o aratã examinãrile histo-patologice curente cu coloratie cu hematoxilin-eosinã.
Folosind un protocol histo-patologic strict, care implicã sectiuni seriate la nivelul ganglionilor la un interval de 3-4 μm, Van Der Brekel gãseste metastaze carcinomatoase în 67 (2,2%) din 3092 ganglioni limfatici, care folosind tehnici de examinare curente pãreau sã nu prezinte metastaze ganglionare.
Micrometastazele ganglionare pot fi evidentiate prin analize imunohistochimice de evidentiere a citokeratinei la nivel ganglionar.
Citokeratina este expresatã la nivelul epiteliului unistratificat sau scuamos si constituie o parte a scheletului celular, contribuind la asigurarea formei si a organizãrii interne a celulei reprezentând o familie de cel putin 19 polipeptide. Pentru evidentierea citokeratinei este folosit un coktail de anticorpi monoclonali fatã de cele mai frecvent expresate citokeratine.
Folosind aceastã tehnicã Ambrosh a identificat o incidentã de 7,9% a micrometastazelor pe ganglioni aparent indemni pe baza examinãrii clasice histopatologice, în timp ce Enepekides a gãsit o frecventã a micrometastazelor de 5%. Barrera si Miller (2003) gãsesc o frecventã de 3,8% a micrometastazelor pe ganglioni cervicali clinic N0 si de 5% pe ganglioni cervicali clinic N1.
O altã metodã imunohistochimicã, de detectie a micrometastazelor ganglionilor cervicali o reprezintã evidentierea imunohistochimicã a antigenului membranei epiteliale.
Detectia micrometastazelor celulare în ganglionii cervicali se face cu un maximum de sensibilitate si specificitate folosind un marker molecular prezent în celulele canceroase provenind din cancere ale cãilor aero-digestive superioare, dar care nu este expresat în stroma limfaticã sau tesutul vascular, reprezentat prin citokeratina 5 si citokeratina 14.
Expresia citokeratinei este detectatã prin reactia de reverstranscriptazã - reactie a lantului de polimerazã (RT-PCR), mai rapidã, mai sensibilã si mai putin costisitoare decât metodele imunohistochimice, având potentialitatea de a fi folositã si intraoperator.
Stabilirea unui barem cantitativ al expresiei citokeratinei, de la care reactia sã fie consideratã pozitivã, permite eliminarea rezultatelor fals pozitive, crescând astfel specificitatea testului.
Mergând pe linia evidãrii ganglionare selective la pacientii cu cancer laringian N0, conceptia a evoluat spre o abordare cât mai functionalã în asa fel încât la ora actualã se prefigureazã tendinta de a nu extirpa în bloc statiile ganglionare II - IV, ci numai ganglionii cu risc maxim de metastaziere în cadrul conceptului de "ganglion santinelã". Tehnica extirpãrii " ganglionului santinelã" reprezintã o tehnicã minimal invazivã pentru stadializarea interesãrii limfaticelor regionale la pacientii care au cancere ale cãilor aero-digestive superioare care clinic se prezintã N0, cu posibilitatea de a depista metastazele sau metastazele oculte în ganglionii limfatici cervicali ceea ce ar face ca tratamentul pacientilor N0 sã fie mai selectiv. Conceptul de "ganglion santinelã" presupune cã drenajul limfatic al unui teritoriu tisular se realizeazã prin câtiva ganglioni limfatici bine precizati.
Aplicat la cancer, conceptul de ganglion santinelã implicã faptul cã metastazarea limfaticã nu este un fenomen aleatoriu, ci urmeazã o progresie specificã si previzibilã. Dacã ganglionul santinelã filtreazã eficace limfa aferentã, celulele tumorale ar trebui sã fie prezente la nivelul sãu. În consecintã ganglionul santinelã ar reprezenta primul releu al metastazãrii tumorale.
Conceptul de "ganglion santinelã" a fost introdus pentru prima datã în 1977 de Ramon Cabanas care a injectat limfaticele dorsale ale penisului. Tehnica a fost redescoperitã la începutul anilor 1990 de cãtre Morton care a folosit-o în cazuri de melanom si de Giuliano în cazurile de cancer de sân.
Toate metodele de localizare a ganglionului santinelã se bazeazã pe injectarea peritumoralã a unui marker si pe o tehnicã de localizare a markerului respectiv la nivelul bazinului de drenaj limfatic. La ora actualã sunt utilizati coloranti si radioizotopi, utilizarea izotopilor oferind o mai mare fiabilitate si permitând totodatã detectarea ganglionilor pozitivi înaintea gestului chirurgical si în consecintã oferind indicii pentru dirijarea inciziei cutanate si evidentierea ganglionului ce urmeazã a fi disecat. În 1996 s-a descris pentru prima datã radiolocalizarea cu succes a ganglionului santinelã la un pacient cu cancer epidermoid laringian supraglotic. Alex a identificat cu succes ganglionul santinelã la 8 pacienti cu cancer de laringe, utilizând metode de evidentiere cu raze gama la 30 de minute dupã injectarea intraoperatorie de Tecnetiu-Sulfa Coloid.
Studiile lui Alex, Zitsch, Taylor au evidentiat cã în cancerele cãilor aero-digestive superioare existã mai multi ganglioni santinelã si cã aspectul histologic al ganglionilor santinelã permite evaluarea stadialitãtii N a ganglionilor limfatici cervicali.
Starea oncologicã a ganglionului santinelã dã indicii asupra gradului de metastazare a celorlalti ganglioni limfatici din bazinul de drenaj în cazul cancerelor aero-digestive superioare, a stãrii sistemului limfatic ganglionar cervical. Dacã ganglionul santinelã este din punct de vedere histologic negativ o situatie de N0 poate fi consideratã ca existând la nivelul tuturor ganglionilor si în aceastã situatie limfadenectomia nu mai este necesarã. Dacã ganglionul santinelã este histologic pozitiv, o evidare ganglionarã completã trebuie fãcutã în scop curativ, iar rezultatele histologice ale piesei operatorii vor prezice eventuala necesitate a unor modalitãti terapeutice suplimentare.
O serie de dificultãti îngreuneazã folosirea acestei tehnici în cancerul de laringe. Astfel injectarea markerului la nivelul leziunii laringiene trebuie sã se facã sub anestezie generalã. Pe de altã parte, este greu de diferentiat cu mijloacele tehnice actuale de radiodetectie semnalul provenind de la nivelul locului de injectare de semnalul provenind de la nivelul ganglionului santinelã. În aceastã situatie o solutie ar putea fi reprezentatã de injectarea simultanã a radioizotopului si a unui colorant, dar acest lucru este îngreunat de diferentele de cineticã de transport.
Pentru a avea valoare predictivã, examinarea ganglionului santinelã trebuie fãcutã cu tehnici mai sensibile decât examinarea microscopicã prin coloratie cu hematoxilin-eosinã, ca de exemplu metode imunohistochimice sau de biologie molecularã (RT - PCR).
Dacã în România aceastã tehnicã nu a fost folositã în cancerul de laringe, datele din literaturã aratã cã identificarea ganglionului santinelã a fost fãcutã dupã ridicarea lamboului cervical, în aceastã situatie ridicându-se întrebarea legitimã dacã tehnica evidentierii ganglionului santinelã oferã avantaje reale fatã de limfadenectomia selectivã. Cu toate acestea, tehnica radiolocalizãrii ganglionului santinelã în cancerul laringian pare sã fie promitãtoare, fiind o tehnicã relativ fiabilã, majoritatea autorilor notând o sensibilitate a acesteia de 100%, iar faptul cã se examineazã histo-patologic 2-3 ganglioni si nu toti ganglionii, permite o încadrare stadialã corectã sub raportul N, cu costuri mult mai mici, ceea ce se va repercuta pozitiv asupra acuratetii conduitei terapeutice.
Mergând pe linia minimal invazivã în abordul chirurgical selectiv al ganglionului santinelã, Dulgherov a dezvoltat în anul 2000, pe animal, o tehnicã de evidare ganglionarã cervicalã endoscopicã bazatã pe:
trei mici incizii de 10,5 mm si 5 mm pentru introducerea trocarelor;
crearea unei cavitãti de disectie cu ajutorul unui balon gonflabil;
absenta gazului insuflat;
mentinerea cavitãtii de evidare cu ajutorul unui aparat de suspensie externã.
Cu ajutorul acestei tehnici s-a reusit extragerea a peste 90% din ganglioni pe model animal si de cadavru uman.
În 1996 Gagner a practicat prima interventie chirurgicalã endoscopicã cervicalã reusitã la om, extirpând mai multe glande paratiroide în caz de hiperparatiroidism. De la acea datã chirurgia endoscopicã cervicalã care se adreseazã structurilor necavitare ale gâtului, Miccoli ajunge la concluzia cã abordul endoscopic este asociat cu o duratã mai redusã a interventiei, dureri postoperatorii mai reduse , o perioadã de recuperare mai scurtã, o cicatrizare mai esteticã si un cost mai redus.
|